Prävention von Krankheit ist Menschenschutz ▷ Die große Hoffnung

Prävention bedeutet Gesundheitsvorsorge oder Schutz der Menschen vor Erkrankungen (Foto: Canva)
Das Wichtigste in Kürze:
- Die häufigsten Erkrankungen, die Herz-Kreislauf-Erkrankungen wie Bluthochdruck, Schlaganfall oder Herzinfarkt, können zu etwa 80 Prozent, Krebserkrankungen zu 50 Prozent und Demenz zu 30 Prozent durch konsequente und nachhaltige Prävention und Behandlung vermieden werden. Diese Krankheiten sind verantwortlich für 34 Prozent aller Todesfälle in Deutschland.
- Alle diese Erkrankungen und ihre Risikofaktoren nehmen auch bei jüngeren Menschen unaufhaltsam zu.
- Prävention bedeutet Gesundheitsvorsorge oder Schutz der Menschen vor Erkrankungen. Prävention ist Menschenschutz.
- Unserer Gesellschaft droht eine unheilvolle Entwicklung, wenn es nicht gelingt, durch Prävention die ständig zunehmende Zahl vermeidbarer Erkrankungen zu reduzieren.
- Die Bewältigung dieser Problematik verdient höchste Aufmerksamkeit, Handlungsbereitschaft und eine neue Herangehensweise.
- Die Neubewertung der Prävention, die Verhinderung von Erkrankungen, ist somit eine dringend notwendige Investition in die gesundheitliche Zukunft unserer Bevölkerung.
Wer die Dimension und Fakten der Volkskrankheiten begreift - die “Seuchen des 21. Jahrhunderts” wie Übergewicht, Bluthochdruck, Diabetes mellitus u.a - wird die enorme Bedeutung der Prävention (Prophylaxe) als Vorbeugung von Krankheit und Erhalt von Gesundheit verstehen und handeln.
In der Publikation “Gesundheitssystem vor dem Abgrund?”1 wird einleitend festgestellt (wörtlich zitiert):
“Es muss sich etwas ändern im Gesundheitssystem. Da sind sich alle einig. Ohne tiefgreifende Reformen fahren wir mit mathematischer Gewissheit auf einen Abgrund zu - oder wie unlängst die ÄrzteZeitung Herrn Prof. Josef Hecken zitierte: Wir planen gerade, wie wir gemeinschaftlich Suizid begehen wollen”.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Was bedeutet Prävention?
Prävention ist Handeln zur Verhinderung eines unerwünschten Ereignisses. In der Medizin bedeutet Prävention die Verhinderung von Krankheit, somit den Erhalt von Gesundheit. Viele gute Wünsche betreffen die Gesundheit als höchstes Gut: "Ich wünsche Dir vor allem Gesundheit”.
Krankheiten sind unerwünschte Ereignisse. Wie aber soll der Mensch sie verhindern, wenn er nur sehr wenig über Gesundheit und Krankheit gelernt oder selbst erfahren hat?
Die ersten Voraussetzungen einer wirksamen Prävention wären also die Vermittlung und das Verstehen von Gesundheit und von Krankheiten mit ihren Risikofaktoren und Folgen. Das Ergebnis wären dann Gesundheitsbildung, in der Folge Gesundheitskompetenz.
Wer ist für Prävention zuständig oder verantwortlich?
Die Vorsorge für Gesundheit oder Verhinderung von Krankheit wird als gesamtgesellschaftliche Aufgabe gesehen.
Wer aber ist konkret zuständig oder trägt die Verantwortung? Wer übernimmt die Federführung? Wer hat die Einsicht, den Mut und das Durchsetzungsvermögen, der Prävention von Gesundheit den dringend nötigen Stellenwert einzuräumen?
Gegenwart und Zukunft der Prävention
Der 127. Deutsche Ärztetag im Mai 2023 richtete an die Bundesregierung den Appell, mit konkreten Maßnahmen den im Koalitionsvertrag verankerten Präventionsplan zügig umzusetzen.
Seit langem ist bekannt, dass Prävention ein enormes Potential besitzt. Dennoch wird der ganz überwiegende Anteil der verfügbaren Mittel für die “kurative Medizin” ausgegeben, die heilende und nicht die vorbeugende Medizin
Vorbeugen statt Heilen
In dem Übersichtsartikel “Prävention: Vorbeugen statt Heilen”2 stellt das Deutsche Ärzteblatt 2023 fest (wörtlich zitiert):
“Das Deutsche Gesundheitswesen steht in den 2020er-Jahren vor großen Herausforderungen. Durch den demographischen Wandel, also durch die rasch zunehmende Alterung unserer Gesellschaft wird sich die Zahl der Ärztinnen und Ärzte reduzieren, die Zahl der Patientinnen und Patienten wird sich jedoch deutlich erhöhen. Dazu werden nicht nur geriatrische Patienten zählen, sondern auch jüngere Menschen mit lebensstilbedingten Erkrankungen wie Adipositas und Diabetes mellitus Typ 2, deren Zahl derzeit weiter zunimmt” und weiter “In der Theorie vereint die Prävention das Potential in sich, diese enorme Krankheitslast zu reduzieren, dadurch das Personal im Gesundheitswesen zu entlasten und die Ausgaben zu verringern”.
Auf der einen Seite steht die Theorie, dass nämlich ein Großteil der häufigsten Erkrankungen vermeidbar ist. Auf der anderen Seite steht die Realität: Unserem Gesundheitssystem mit all seinen Akteuren ist es bisher nicht gelungen, die stetige Zunahme der häufigsten nicht-übertragbaren Erkrankungen und ihrer Risikofaktoren aufzuhalten oder diesen Trend umzukehren.
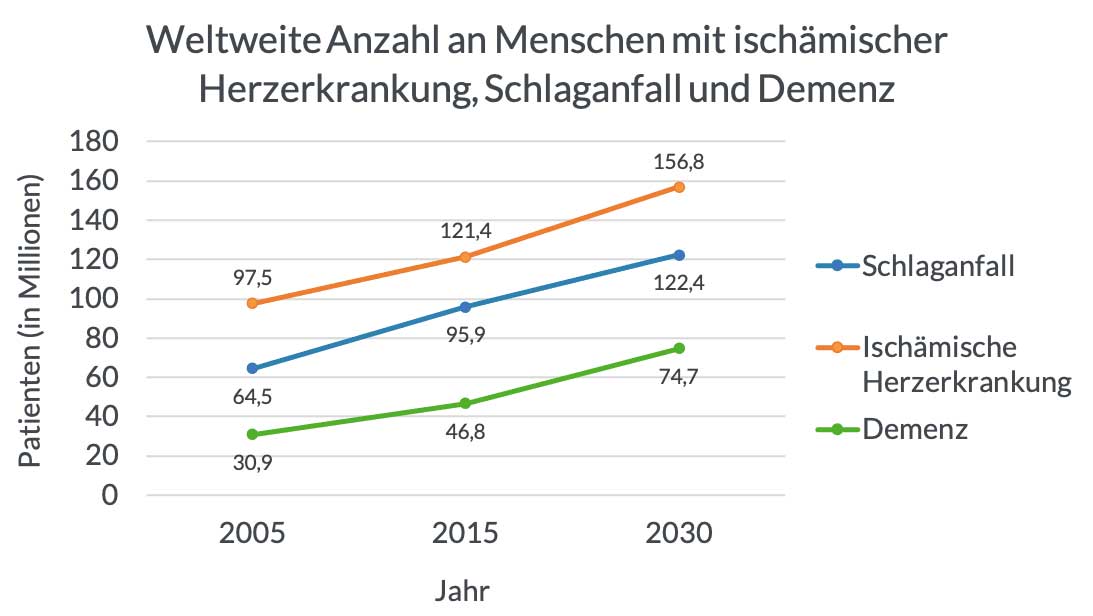
Weltweit festgestellte und vorhergesagte Entwicklung der Patienten mit Schlaganfällen (Hirninfarkten), Herzerkrankungen (Herzinfarkt) und Demenz im Zeitraum zwischen 2005 und 20303.
Prävention ist eine gesamtgesellschaftliche Aufgabe. Damit verteilt sich die Verantwortung auf viele Schultern oder Bereiche. Das ist das wohl größte Hindernis für die dringend notwendige Veränderung. Es fehlt eine Institution mit Durchsetzungsvermögen, welche das Problem Prävention in seiner Dimension versteht, als Dirigent agiert und einen Neustart wagt.
Wir finden im Internet unter dem Stichwort Prävention viele gemeinnützige Vereine, Gesellschaften und Stiftungen, welche die Bedeutung der Prävention erkannt haben und eine Verbesserung anstreben.
Wer bündelt diese Aktivitäten und trifft weitreichende, zukunftsfähige Entscheidungen? Wer ist für einen Neustart zuständig?
Wer ist für Prävention verantwortlich?
An erster Stelle steht die Selbstverantwortung des Menschen. Sie betrifft auch die Gesundheitsvorsorge. Erste Voraussetzung ist Gesundheitskompetenz. Sie ist keine Selbstverständlichkeit, sondern eine Aufgabe der Bildung. Gesundheitskompetenz muss erlernt werden.
Wo lernt der Mensch Gesundheitskompetenz? Am besten nicht erst beim Arzt, sondern sehr viel wirksamer früh in der Schule durch das Schulfach “Gesundheit und Krankheit”.
Welchen Beitrag leistet die Gesundheitspolitik?
2015 wurde von der Bundesregierung das Präventionsgesetz verabschiedet, das “Gesetz zur Stärkung der Gesundheitsförderung und der Prävention”.
Das erklärte Ziel dieses Gesetzes ist es, die Gesundheitskompetenz aller Menschen zu erhöhen, um sie in ihre eigene gesundheitliche Verantwortung zu bringen. Angesprochen werden 3 Bereiche:
- Das Individuum mit Förderung der Selbstverantwortung
- Die Lebenswelt (setting), d.h., das persönliche Umfeld (z.B. Familie, Schule)
- Die Gesundheitsförderung durch das betriebliche Gesundheitsmanagement (BGM)
Die Wirksamkeit dieses Gesetzes wird sehr unterschiedlich bewertet. Von ärztlicher Seite wird festgestellt, dass die größten Stärken unseres Gesundheitswesens weiterhin in der Behandlung von akuten Erkrankungen und Verletzungen liegen. Gesundheitsförderung und Prävention haben einen anhaltend geringen Stellenwert.
Unter dem Stichwort “Prävention” des Bundesministeriums für Gesundheit finden sich auf dessen Webseite weitergehende Erklärungen und Vorstellungen zur Gesundheitsvorsorge.
Welchen Beitrag leisten gemeinnützige Gesellschaften und medizinische Fachgesellschaften?
Eine Reihe von gemeinnützigen Gesellschaften und medizinischen Fachgesellschaften bemühen sich seit vielen Jahren um eine Stärkung der Prävention und Gesundheitsförderung. Eine Auswahl:
- Die Bundesvereinigung Prävention und Gesundheitsförderung (BVPG) e.V. hat ein Positionspapier hinsichtlich der zukünftigen Ausrichtung von Prävention und Gesundheitsförderung erarbeitet und am 22.05.2023 verabschiedet. Hierin werden den politisch Verantwortlichen konkrete Empfehlungen unterbreitet.
- Deutsche Gesellschaft für Prävention und Gesundheitsförderung (DGPG).
- Deutsche Gesellschaft für Prävention und Rehabilitation von Herz- Kreislauferkrankungen (DGPR) e.V.
- Deutsche Gesellschaft für Gesundheit und Prävention (DGGP) e.V.
- Gesellschaft für Prävention (GPeV) e.V.
- Deutsche Gesellschaft für Sozialmedizin und Prävention (DGSMP) e.V.
- Im Puls. Think Tank Herz-Kreislauf e.V.
Welchen Beitrag zur Prävention können Ärztinnen und Ärzte leisten?
- Der von Ärztinnen und Ärzten seit Jahrzehnten an die Gesundheitspolitik adressierte Appell nach mehr Zeit für den Patienten und Abbau von Bürokratie war und bleibt unrealistisch.
- Ärzte in der Praxis sind oft schwer oder gar nicht verfügbar. Lange Wartezeiten für Termine oder im Wartezimmer sind üblich.
- Ärzte haben vor allem bei organisch oder chronisch erkrankten Menschen in aller Regel keine Zeit, zeitintensive Aufklärungsgespräche auch unter Einbeziehung von Angehörigen zu führen.
- Die sinnvolle Aufforderung “Hört auf die Stimme des Patienten” fällt dem Zeitmangel zum Opfer.
- Ärzte sprechen ihre eigene Sprache. Ihre schriftlichen Dokumente sind nicht an die Patienten gerichtet und für diese weitgehend unverständlich. Gefordert wird der “Patientenbrief”.
Immer weniger Ärzte werden immer mehr und immer mehr ältere Patienten behandeln müssen. Daran wird sich nichts ändern.
Ärzte kommen ganz überwiegend ins Spiel, wenn ein Mensch körperlich oder seelisch erkrankt oder verletzt ist. Im Sinne der Primärprävention kommen sie also meistens zu spät. Ihre Handlungsbereiche sind die Intervention, also die Behandlung, zudem die Sekundärprävention und die Nachsorge (Postvention).
Ärzte beraten die Politik und die Krankenkassen u.a. auf der Basis von Erkenntnissen der medizinischen Forschung, sie halten Vorträge z.B. über Risikofaktoren, gesunden Lebensstil und gesundheitsfördernde Ernährung. Sie entwickeln Früherkennungsprogramme und beteiligen sich aktiv an der Früherkennung. Zunehmend werden auch medizinisch-wissenschaftliche Gesellschaften durch aufklärende und verständliche Informationen im Internet zur Verbesserung der Gesundheitskompetenz aktiv.
Ein aktuelles Beispiel: 2023 hat die Deutsche Gesellschaft für Kardiologie (DGK) mit anderen kardiologischen Gesellschaften die “Nationale Herz-Allianz” ins Leben gerufen. Diese Allianz hat das Ziel, die Prävention und die Wahrnehmung von Herz-Kreislauf-Erkrankungen in der Bevölkerung und in der Politik wesentlich zu verbessern. Pilotprojekte zur Früherkennung der familiären Hypercholesterinämie und der chronischen Herzinsuffizienz werden auf den Weg gebracht.
Nachdem eine zunehmende Zahl von Studien die Wirksamkeit von nichtärztlichen “kardiovaskulären Präventions-Assistent*innen” in der Prävention von Herz-Kreislauf-Erkrankungen nachgewiesen hat, erarbeitete die DGK ein Ausbildungs-Curriculum “Kardiovaskuläre Präventions-Assistenz”.4
Auch Ärztinnen und Ärzte im Ruhestand könnten als Präventions-Assistenten dienen.
Erste Voraussetzungen für den breiten Einsatz von Präventions-Assistenten wären allerdings die Einsicht und Bereitschaft einer Mehrheit der Ärzteschaft, dass sie strukturierte Hilfe benötigen und diese konstruktiv akzeptieren.
Ein menschliches Zwischenglied zwischen Arzt, Patient und Angehörigen als empathische Begleitung könnte in verständlicher und angepasster Sprache die präventiven und therapeutischen Ziele vermitteln. Hierdurch kann auch eines der größten und teuersten Probleme der Medizin, nämlich die mangelhafte Therapietreue (Adhärenz), in ihren negativen Auswirkungen zumindest teilweise gelöst werden. Dies konnte in mehreren Studien nachgewiesen werden.
Gegenargumente, die sich auf inadäquat hohe Personalkosten beziehen, können durch folgende Berechnung entkräftet werden: Angenommen, eine Präventionsassistentin verdient 70.000 Euro/Jahr. Würden in Deutschland flächendeckend 10.000 Stellen geschaffen, läge der Finanzierungsbedarf bei 700 Millionen Euro. Das wären 0,15 Prozent aller Gesundheitsausgaben.
Welchen Beitrag zur Prävention leisten Krankenkassen?
Gesetzliche Krankenkassen sind hinsichtlich der Prävention in vergleichbarer Situation wie Ärzte. Sie sind als Kostenträger überwiegend dann gefordert, wenn ein Versicherter erkrankt ist oder sich verletzt hat.
Krankenkassen engagieren sich aber auch intensiv für Prävention. Sie bieten zahlreiche Präventionskurse an, zum Beispiel für Bewegung und Ernährung, Stressbewältigung, Suchtvermeidung u.a. Voraussetzung ist, dass diese Kurse von der zentralen Prüfstelle Prävention zertifiziert wurden.
Hervorzuheben sind auch die Aktivitäten der gesetzlichen Krankenkassen hinsichtlich der Gesundheitsvorbeugung in den Lebenswelten Kitas, Schulen, Kommunen und Betrieben. Sie sind ausführlich im Präventionsbericht 2022 dargelegt.5
Welchen Beitrag zur Prävention leistet die Arbeitsmedizin bzw. das Betriebliche Gesundheitsmanagement (BGM)?
Die Lebenswelt (setting) Arbeit hat mit mehr als 45 Millionen Beschäftigten das größte Präventionspotential. Als effektivste Maßnahme der Arbeitsmedizin wird die Kombination von Verhältnis- und Verhaltensprävention gesehen.
Verhältnisprävention berücksichtigt die Lebens- und Arbeitsverhältnisse.
Verhaltensprävention wendet sich an den einzelnen Menschen und dessen individuelles Gesundheitsverhalten, zum Beispiel Förderung der Gesundheitskompetenz, Aufklärung über Krankheitsrisiken und Prävention.
Das Betriebliche Gesundheitsmanagement (BGM) baut in Unternehmen strukturierte und nachhaltige Prozesse zur Förderung der Gesundheit mit Betonung der Selbstverantwortung der Mitarbeiter auf.
Welchen Beitrag leistet die Pharmaindustrie?
Beispielhaft sei die 2021 gegründete “Herz-Hirn-Allianz” aus Vertretern von Pharmafirmen (federführend), medizinischen Fachgesellschaften, Krankenkassen, Patientenorganisationen, Industrie und Politik erwähnt. Sie verfolgt folgende Ziele:
- Durch reichweitenstarke Kampagnen sollen die Gesundheitskompetenz und das Bewusstsein der Bevölkerung für Herz-Kreislauf-Erkrankungen erhöht werden.
- Durch gezielte Prävention sollen Risikofaktoren vermindert und hierdurch patientenorientiert Erkrankungen und Folgeerkrankungen vermieden werden.
- Durch innovative Früherkennungsmaßnahmen sollen Risikofaktoren erkannt und Behandlungswege bzw. Patientenpfade strukturiert werden.
- Durch Förderung der interdisziplinären Forschung sollen innovative Therapien von Herz-Kreislauf-Erkrankungen erarbeitet werden.
Das erklärte Ziel ist, die Häufigkeit von Herz-Kreislauf-Erkrankungen bis 2030 um 30 Prozent zu senken.
Welchen Beitrag zur Prävention können Schulen bzw. die Bildungspolitik leisten?
Die Schule ist der ideale Ort für Gesundheitserziehung und Vermittlung von Gesundheitskompetenz und Prävention.
Die Schule erreicht die allermeisten Kinder, auch die aus unterprivilegierten sozialen Schichten und Kinder mit Migrationshintergrund.
In dem selbständigen Unterrichtsfach “Gesundheit und Krankheit” kann der Grundstein für das Bewusstwerden von Gesundheit und Krankheit gelegt werden.
Neben den bisherigen Schwerpunkten wie zum Beispiel Ernährung, Bewegung, Sexualkunde und Suchtprävention kann über Risikofaktoren für die häufigsten Erkrankungen, deren Erscheinungsbild und Folgen unterrichtet werden. Es ist Kindern zumutbar, auch Krankheiten wie Herzinfarkt, Schlaganfall, Demenz und Krebs zu “lernen”.
Zusammenfassung
Die häufigsten Probleme unseres Gesundheitswesens sind
- Zu wenig Ärztinnen und Ärzte
- Zu wenig Pflegekräfte
- Zu wenig Zeit für Patienten und Angehörige
- Zunehmende Patientenzahlen
- Zunehmende Krankheitslast der Bevölkerung
- Ständig steigende Gesundheitskosten
Der wirksamste Weg zur Entlastung des Gesundheitssystems wäre die Reduktion der Zahl von Patientinnen und Patienten durch Prävention.
Wie kann dies erreicht werden?
Mithilfe einer nationalen Strategie zur Verhinderung von Krankheiten unter bewusster und konsequenter Einbeziehung des Menschen durch
- Gesundheitsbildung und damit Förderung der Gesundheitskompetenz bereits in der Schule durch ein Schulfach “Gesundheit und Krankheit”
- Intensive Förderung und Neubewertung des Präventionspotentials
- Verständliche Informationen für Patienten und Angehörige
- Transparenz der Behandlungskosten jeder einzelnen Behandlung auch für gesetzlich Krankenversicherte
Sie möchten eine schnelle Antwort? Dann fragen Sie unsere KI-Assistentin Lola.
- Appell für ein Schulfach “Gesundheit und Krankheit”
- Können wir uns vor Schlaganfall, Herzinfarkt und Demenz schützen?
- Ein Appell: Wie lässt sich die Adhärenz endlich verbessern?
- Gesundheitskompetenz in Deutschland

Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Artikel aktualisiert am: - Nächste geplante Aktualisierung am:

Autor
Prof. Dr. med. Hans Joachim von Büdingen ist niedergelassener Facharzt für Neurologie und Psychiatrie am Neurozentrum Ravensburg. Als Chefarzt leitete er die Abteilung für Neurologie und Klinische Neurophysiologie am Krankenhaus St. Elisabeth in Ravensburg. Zu den Schwerpunkten seiner Arbeit gehört die Diagnostik und Behandlung von Schlaganfällen. [mehr]
Quellen
- Gesundheitssystem vor dem Abgrund? - Autoren: Uwe Meier - Publikation: NeuroTransmitter 33 (12) 2022, 10-15
- Prävention: Vorbeugen statt Heilen - Autoren: Charlotte Kurz, Falk Osterloh - Publikation: Dtsch Arztebl. 2023: 120(7), A-287 / B-249
- Brain Health—Curbing Stroke, Heart Disease, and Dementia: The 2020 Wartenberg Lecture - Autoren: Hachinski, Vladimir - Publikation: Neurology, 97.6 (2021), 273–79 - DOI: 10.1212/WNL.0000000000012103
- Curriculum „Kardiovaskuläre Präventions-Assistenz“ der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung (DGK) - Autoren: H. Wienbergen, M. Jacobs, B. Schwaab, C. Albus, U. Landmesser, R. Hambrecht - Publikation: Der Kardiologe Volume 16, pages 34–37, (2022) - DOI: 10.1007/s12181-021-00519-z
- Präventionsbericht des GKV-Spitzenverbandes und des Medizinischen Dienstes Bund (MD Bund)