Was ist ein Schlaganfall? ▷ Definition, Ursachen, Symptome, Behandlung, Folgen
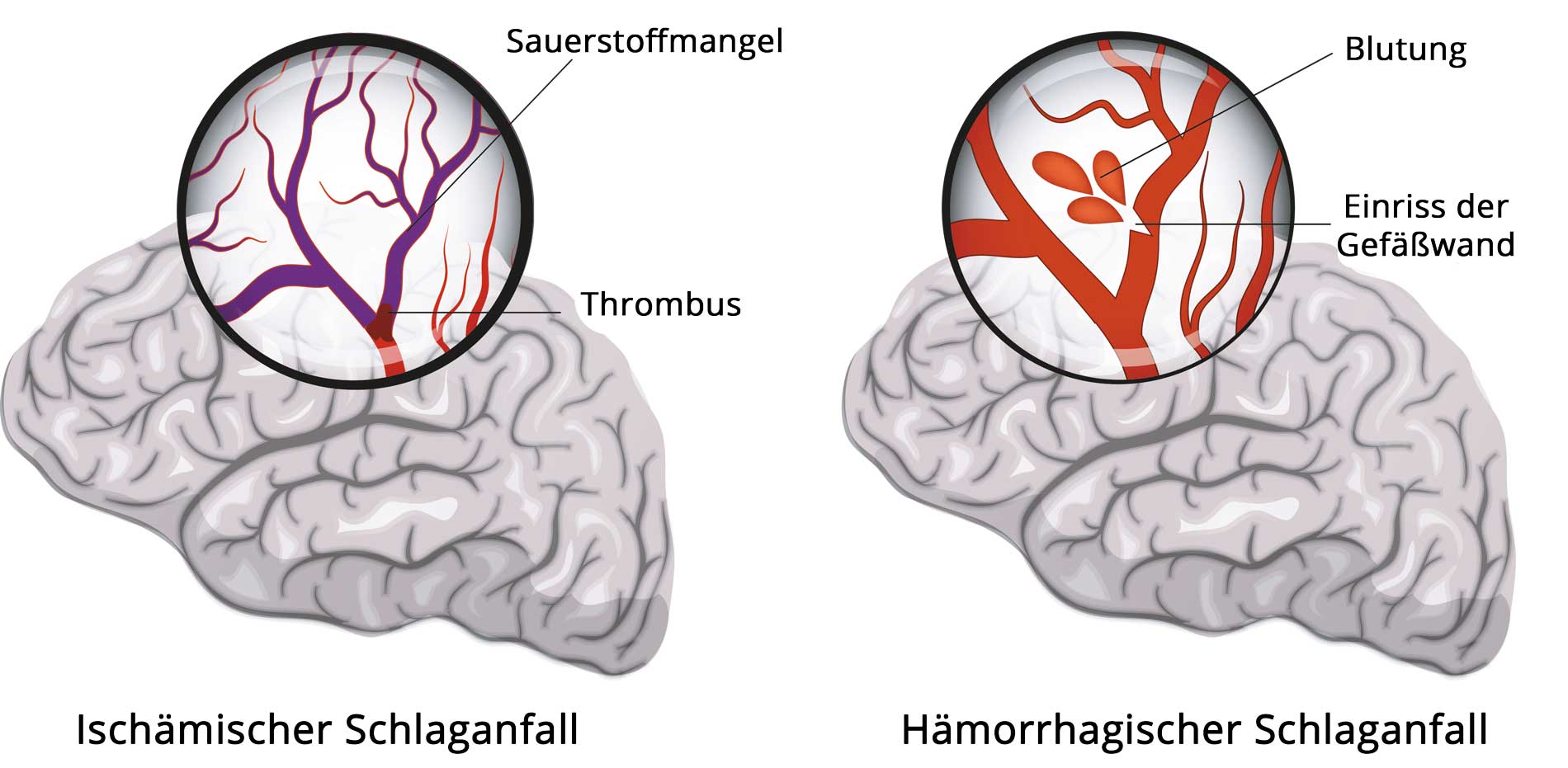
Die wichtigsten Formen des Schlaganfalls: Hirninfarkt (links) und Hirnblutung (rechts) - Abb.: Viktoriya Kabanova / 123RF
In diesem Artikel:
- Was ist ein Schlaganfall?
- Symptome
- Ursachen
- Behandlung und Untersuchung
- Risikofaktoren
- Folgen
- Zahlen, Daten, Fakten
Das Wichtigste in Kürze:
Für alle, die gleich in die Tiefe gehen und mehr wissen möchten: Hier geht es zur ausführlichen Version des Artikels.Jeder Schlaganfall ist ein Notfall. Daher sollte bei Verdacht umgehend der Notruf 112 gewählt werden.
Bei einem Schlaganfall kommt es zu einer plötzlichen Durchblutungsstörung im Gehirn, bei der pro Minute etwa 1,9 Millionen Nervenzellen zugrunde gehen.
Ein Schlaganfall entsteht in etwa 15 Prozent durch eine Blutung in das Hirngewebe (Hirnblutung oder hämorrhagischer Schlaganfall). Mit etwa 80 Prozent deutlich häufiger, ist eine Mangeldurchblutung Ursache des Schlaganfalls (ischämischer Schlaganfall oder Hirninfarkt).1
Als häufige Symptome eines Schlaganfalls treten halbseitige Lähmungen, ein herabhängender Mundwinkel, Sprach- und Sprechstörungen sowie Sehstörungen auf. Hirnblutungen und Subarachnoidalblutungen (SAB) zeichnen sich durch sehr starke, oft unerträgliche Kopfschmerzen oder einen plötzlichen Bewusstseinsverlust aus.
Ein möglicher Vorbote für den Schlaganfall ist die transitorische ischämische Attacke (TIA), eine kurz dauernde Durchblutungsstörung im Gehirn. Die Symptome einer TIA dauern häufig nur wenige Minuten an, sind aber definitionsgemäß nach 24 Stunden verschwunden.1
Behandlung: Hauptziel der Schlaganfall-Akuttherapie ist es, möglichst viele Nervenzellen vor dem Absterben zu bewahren. Die wichtigste Säule der Therapie von Schlaganfällen ist die Versorgung auf einer Stroke Unit.
Nach der Akutbehandlung des Schlaganfalls stehen die Rehabilitation und die Vermeidung eines weiteren Schlaganfalls, also die Sekundärprophylaxe, an.
Die Vermeidung beziehungsweise Behandlung beeinflussbarer Risikofaktoren wie Bluthochdruck senkt das Schlaganfallrisiko.
Die Folgen eines Schlaganfalls sind sehr individuell und unterscheiden sich in ihrem Umfang und ihrer Ausprägung. Eine wichtige Rolle spielen hierbei unter anderem die Schwere des Schlaganfalls und das betroffene Hirnareal.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Definition: Was ist ein Schlaganfall?
Der Schlaganfall ist ein Sammelbegriff oder der Oberbegriff für alle schlagartig auftretenden Durchblutungsstörungen des Gehirns.
In Abhängigkeit von der Ursache der Durchblutungsstörung werden vier Gruppen von Schlaganfällen unterschieden:
- die transitorisch ischämische Attacke (TIA)
- der Hirninfarkt
- die Hirnblutung und
- die Subarachnoidalblutung (SAB)
Der Schlaganfall umfasst sowohl Unterbrechungen der Blutzufuhr durch den Verschluss eines zum Gehirn führenden Blutgefäßes (Hirninfarkt) als auch plötzlich auftretende Blutungen im Gehirn oder Schädelinneren durch ein geplatztes Blutgefäß (Hirnblutung) oder eine SAB.1
Die Folgen eines Schlaganfalls sind von der Größe und Lage des betroffenen Hirnareals abhängig. Der Schlaganfall wird manchmal auch als Apoplex bezeichnet.
Warum sterben beim Schlaganfall so viele Nervenzellen?
Nicht umsonst ist das Gehirn eines der am stärksten durchbluteten Organe unseres Körpers. Im Durchschnitt gelangen etwa 13 Prozent des Blutes, das vom Herzen pro Minute in den Körperkreislauf gepumpt wird, ins Gehirn.2 Der medizinische Fachbegriff für die gesamte pro Minute in den Körperkreislauf gepumpte Blutmenge ist Herzminutenvolumen.
Anders als die meisten anderen Körperzellen sind Nervenzellen für ihren Stoffwechsel zur Energiegewinnung vollständig auf Sauerstoff und Glucose angewiesen. Während Sauerstoff direkt durch Diffusion in das Gewebe gelangt, wird Glucose über spezielle Transporter in die Nervenzellen transportiert.
Die Zuckerspeicher des Gehirns sind klein. Ist die Blutzufuhr also auch nur kurzzeitig unterbrochen, können die Nervenzellen keine Energie mehr gewinnen und sterben innerhalb weniger Minuten bis Stunden.1
Pro Minute gehen nahezu 1,9 Millionen Nervenzellen infolge eines Schlaganfalls zugrunde.3

Pro Minute sterben durch einen Schlaganfall 1,9 Millionen Nervenzellen.3
Wie entsteht ein Schlaganfall?
Ein Schlaganfall entsteht in etwa 15 Prozent durch eine Blutung in das Hirngewebe und wird dann als Hirnblutung oder hämorrhagischer Schlaganfall bezeichnet.1 Etwa 5 Prozent sind Subarachnoidalblutungen (SAB) in den Nervenwasserraum beziehungsweise Liquorraum.
Mit etwa 80 Prozent deutlich häufiger, ist eine Mangeldurchblutung Ursache des Schlaganfalls.1 Diese entsteht entweder durch einen lokalen, meist arteriosklerotisch bedingten Gefäßverschluss oder durch ein Blutgerinnsel. Dieser Schlaganfall wird dann als ischämischer Schlaganfall oder Hirninfarkt bezeichnet.
Etwa 20 bis 25 Prozent der Hirninfarkte ereignen sich im Schlaf und werden von der betroffenen Person oder Angehörigen meist erst nach dem Aufwachen bemerkt. Medizinische Fachkräfte bezeichnen das als Wake-Up Stroke.4,5,6,7
Was ist ein Thrombus und was ist ein Embolus?
Thrombus ist der medizinische Fachbegriff für ein Blutgerinnsel.
Ein Blutgerinnsel kann sich zum Beispiel an der Gefäßwand eines Blutgefäßes bilden. Es führt an Ort und Stelle zu einem teilweisen oder vollständigen Verschluss des Gefäßes.
Ein Embolus ist ein Teil eines Thrombus, der sich abgelöst hat und mit dem Blutstrom zu einer anderen Stelle im Blutgefäß beziehungsweise in ein anderes Blutgefäß verschleppt wird. Dort führt er wie der Thrombus zu einem teilweisen oder vollständigen Verschluss.
Die Begriffe bezeichnen in der Regel also beide ein Blutgerinnsel. In seltenen Fällen kann der Embolus auch aus anderen Substanzen wie Fett oder Gewebe bestehen.

Hirninfarkt vs. Hirnblutung. In etwa 15 Prozent liegt eine Blutung (Hämorrhagie) vor. Der Schlaganfall wird dann als hämorrhagischer Schlaganfall oder Hirnblutung bezeichnet. Bei etwa 80 Prozent ist eine Mangeldurchblutung (Ischämie) die Ursache für den Schlaganfall. Das medizinische Fachpersonal spricht dann von einem ischämischen Schlaganfall oder einem Hirninfarkt.1
Schlaganfall: Symptome
Für den Schlaganfall gibt es einige typische Symptome und Warnzeichen, die in Art und Ausprägung davon abhängen, welche Hirnregion betroffen ist.
Warum ist das so? Viele Aufgaben und Funktionen des Gehirns werden von festgelegten Hirnregionen oder Hirnarealen gesteuert. Deshalb können sich die Symptome eines Schlaganfalls sehr vielseitig äußern.
Die wichtigsten und eindeutigsten Schlaganfall-Symptome sind plötzlich auftretende
- meist einseitige Lähmungserscheinungen: vor allem im Gesicht, den Armen oder Beinen
- Taubheitsgefühle im Gesicht, den Armen oder den Beinen (überwiegend auf einer Körperseite)
- einseitig herabhängender Mundwinkel
- Sprachstörungen (Aphasie) oder Sprechstörungen (Dysarthrie)
- gestörtes Sprachverständnis
- Sehstörungen oder -verschlechterungen, Doppelbilder
- Schwindel und Gangunsicherheiten sowie Koordinationsschwierigkeiten
- außergewöhnlich starke Kopfschmerzen1
Warum treten Lähmungen nach einem Schlaganfall einseitig auf?
Ist die Blutzufuhr in der rechten Großhirnhälfte unterbrochen, treten Lähmungen und Funktionsstörungen in der linken Körperhälfte auf. Bei Durchblutungsstörungen in der linken Gehirnhälfte verhält es sich umgekehrt.
Der Grund hierfür ist, dass sich die Nervenbahnen im unteren Teil des Gehirns kreuzen (Pyramidenkreuzung im Hirnstamm).
Ein Beispiel zur Veranschaulichung: Sprachstörungen treten bei einem Schlaganfall häufig im Sprachzentrum der linken Hirnhälfte auf, die auch als linke Hemisphäre bezeichnet wird.
An den Sprachfähigkeiten sind vor allem das Wernicke- und das Broca-Areal beteiligt. Diese Zentren sind meistens linksseitig im Gehirn lokalisiert. Infolge eines Schlaganfalls in diesen Hirnarealen kann beispielsweise eine Broca-Aphasie oder Wernicke-Aphasie auftreten.

Ein Schlaganfall in der einen Hirnhälfte bedingt meist Lähmungen und Funktionsausfälle in der gegenüberliegenden Körperhälfte.8
Entwicklung der Erkrankung Schlaganfall nach Symptomen
Während das plötzliche Auftreten für alle Schlaganfälle typisch ist, ist die weitere Entwicklung der Erkrankung unterschiedlich und zunächst nicht vorherzusagen.
Die Erkrankung kann sich zunehmend verschlechtern, sie kann sich aber genauso gut auch verbessern. Im besten Fall verschwinden die neurologischen Störungen komplett.
Woran kann man einen Schlaganfall erkennen?
Betroffenen fällt es oft schwer, Symptome eines Schlaganfalls richtig einzuordnen, also sie als Anzeichen eines Schlaganfalls zu bewerten. Umso wichtiger ist es, dass möglichst viele Mitmenschen in der Lage sind, einen möglichen Schlaganfall frühzeitig zu erkennen.
Erste wichtige Anhaltspunkte hierfür liefert ein einfacher Test, den jeder, ob medizinisch versiert oder unerfahren, durchführen kann: der BEFAST-Test.

Der BEFAST-Test ermöglicht eine schnelle und einfache Einschätzung, ob eine Person einen Schlaganfall erlitten hat. Sobald einzelne oder mehrere Symptome festgestellt werden können, sollte unverzüglich der Notruf 112<ahref="#1">1 kontaktiert werden.
Jede Minute zählt! BEFAST-Test durchführen und im Notfall richtig handeln
Bei einem Schlaganfall zählt jede Minute. Zeit ist Hirn („Time is brain”!).
Deswegen ist es enorm wichtig, dass Sie beim Verdacht auf einen Schlaganfall ruhig und unverzüglich handeln.
Wie das geht, erklären wir Ihnen übersichtlich Schritt für Schritt auf unserer Notfallseite.
Wichtiger Hinweis zu Kopfschmerzen als Symptom
Ein Hirninfarkt tritt in aller Regel ohne Kopfschmerzen oder Bewusstseinsstörungen auf.
Hirnblutungen und Subarachnoidalblutungen (SAB) dagegen gehen meistens mit sehr starken, oft unerträglichen Kopfschmerzen oder einem plötzlichen Bewusstseinsverlust einher.
Ein Bewusstseinsverlust kann zum Beispiel beim Verschluss der Hirnarterie Arteria basilaris auftreten, die überwiegend für die Blutversorgung des Hirnstamms verantwortlich ist. Diese Form des Schlaganfalls nennen Mediziner Basilaristhrombose.
Gibt es typische Vorboten vor einem Schlaganfall?
Leider treten die meisten Schlaganfälle ohne Vorboten, in jeder Situation und zu jeder Tageszeit auf. Gerade deshalb ist es so wichtig, eventuelle frühe Warnsymptome zu erkennen und bei ihrem Auftreten auch sofort zu reagieren.
Transitorische Ischämische Attacke (TIA)
Ein möglicher Vorbote für den Schlaganfall ist die transitorische ischämische Attacke, kurz TIA.1
Einfach ausgedrückt ist die TIA eine kurz dauernde Durchblutungsstörung im Gehirn, deren Symptome häufig nur wenige Minuten andauern, aber definitionsgemäß nach 24 Stunden verschwunden sind.1
Als Symptome treten üblicherweise neurologische Ausfälle, beispielsweise eine Sprachstörung, oder die schmerzlose Erblindung eines Auges (Amaurosis fugax) auf.1
Die TIA ist ein Notfall!
Die Symptome einer TIA bilden sich zwar spätestens nach 24 Stunden vollständig zurück.1
Dennoch: Wie auch der Schlaganfall ist die TIA ein Notfall1, der auf einer Stroke-Unit stationär untersucht und behandelt werden sollte.
Der Rettungsdienst weiß, wo sich in Ihrer Umgebung Stroke-Units befinden.
Wählen Sie daher unverzüglich 112!
Durch die “Selbstheilung” ist die Ursache für die TIA nicht beseitigt. Das Risiko einer Wiederholung bleibt sehr hoch.
Unbehandelt erleiden innerhalb der ersten Woche nach der TIA bis zu 12 Prozent der Betroffenen einen Schlaganfall. Innerhalb der ersten drei Monate sind es ungefähr 20 Prozent. 9,10
Erfreulicherweise lässt sich dieses Risiko durch sofortige Untersuchungen und Behandlung auf etwa 2 Prozent reduzieren.11
Donnerschlagkopfschmerzen
Auch sogenannte Donnerschlagkopfschmerzen (Englisch thunderclap headache) oder Vernichtungskopfschmerzen können erste Vorboten für einen Schlaganfall sein und sind in jedem Fall als Notfall anzusehen.
Donnerschlagkopfschmerzen sind schlagartig auftretende heftigste Kopfschmerzen in noch nie dagewesenem Ausmaß.
Sie dauern definitionsgemäß mehrere Stunden oder Tage, mindestens aber 5 Minuten an.
Solche Vernichtungskopfschmerzen können bereits Stunden oder Tage vor einer schweren Subarachnoidalblutung auftreten.12
Neben den Kopfschmerzen können auch weitere Beschwerden auftreten, darunter:
- Übelkeit
- Erbrechen
- Lichtempfindlichkeit
- neurologische Funktionsstörungen
Donnerschlagkopfschmerzen und Hirnblutung
Bei Patienten mit Donnerschlagkopfschmerzen wird in 11 bis 25 Prozent der Fälle eine Subarachnoidalblutung (SAB) und in 5 bis 10 Prozent der Fälle eine andere Blutung im Gehirn festgestellt.13
Donnerschlagkopfschmerzen sind ein Notfall!
Nehmen Sie umgehend Kontakt zum Notruf 112 auf, sobald Sie heftigste Kopfschmerzen von einer nie dagewesenen Intensität bemerken!
Schlaganfall: Ursachen
Ursachen für einen Hirninfarkt
Die Ursachen für die Verminderung oder Unterbrechung der Blutzufuhr (Ischämie) im Gehirn sind sehr unterschiedlich.
Sowohl krankhafte Veränderungen der hirnzuführenden Arterien, zum Beispiel eine Karotisstenose, als auch verschleppte Blutgerinnsel aus dem Herzen können hierbei eine Rolle spielen.
In bis zu 20 Prozent kann allerdings, auch bei intensiver Untersuchung, die Ursache für den Hirninfarkt nicht gefunden werden.
Krankhafte Veränderungen der großen Arterien
Durch Einlagerung von Fetten und anderen Substanzen in der Wand der Blutgefäße (durch die Arteriosklerose) verhärten und verengen die großen Arterien vor allem im Halsbereich: die Karotiden und Vertebralarterien.
Diese sogenannte makroangiopathische Genese verursacht etwa 25 bis 30 Prozent aller Hirninfarkte.
Krankhafte Veränderungen der kleinen Blutgefäße
Auch krankhafte (pathologische), meist arteriosklerotische Veränderungen kleiner und kleinster Blutgefäße im Gehirn selbst können zu einem Schlaganfall führen.
Beispielsweise im Rahmen eines Diabetes mellitus oder einer Fettstoffwechselstörung kann es zu arteriosklerotischen Schäden an den Blutgefäßen kommen.
Die mikroangiopathische Genese ist für etwa ein Viertel der ischämischen Schlaganfälle verantwortlich.
Verschleppte Blutgerinnsel und andere Partikel
Blutgerinnsel (Thromben), die sich in größeren Blutgefäßen oder im Herzen bei Vorhofflimmern bilden, können mit dem Blutstrom mitgerissen werden. Gelangen sie nachfolgend in kleinere, engere Gefäße im Gehirn, können sie dort zum Verschluss des betroffenen Blutgefäßes führen.
Diesen Prozess bezeichnen medizinische Fachkräfte als embolische Genese. Verschleppte Blutgerinnsel verursachen circa 25 bis 30 Prozent der Hirninfarkte.

Ursachen für einen Hirninfarkt. Bis zu 30 Prozent der Hirninfarkte entstehen durch krankhafte Veränderungen großer Arterien, 25 Prozent durch krankhafte Veränderungen der kleinen und kleinsten Arterien im Gehirn. Weitere 25 bis 30 Prozent haben ihre Ursache in verschleppten Blutgerinnseln. In bis zu 20 Prozent kann auch nach aufwendiger Untersuchung keine Ursache gefunden werden.
Ursachen für eine Hirnblutung
Intrazerebrale Blutung
Bei dieser Form von Blutung kommt es zu einem Blutaustritt direkt in das Hirngewebe. Diese wird meist durch ein kleines geplatztes Gefäß verursacht.
Häufig sind derartige Gefäßschäden Folge eines lange bestehenden und stark erhöhten Blutdrucks mit Blutdruckspitzen über 200 mmHg.
Intrakranielle Blutungen
Intrakranielle Blutungen werden auch als extrazerebrale Blutungen bezeichnet. Sie sind also Blutungen, die außerhalb des Gehirns auftreten.
Hierbei gelangt das Blut in die Schädelkapsel, vor allem in die mit Nervenwasser (Liquor) gefüllten Räume. Das medizinische Fachpersonal spricht dann von einer Subarachnoidalblutung, kurz SAB.
Bei einer SAB liegt die Blutungsquelle im Bereich größerer Arterien, die im Liquorraum verlaufen. Meist liegen einer SAB angeborene Gefäßwandveränderungen zugrunde.
Dazu zählen unter anderem Aussackungen der Arterien (Aneurysma) oder Gefäßmissbildungen, die Angiome genannt werden.
Zur Untersuchung der Subarachnoidalblutung kann mittels Lumbalpunktion Liquor entnommen werden. Sie kann aber auch in der Computertomographie (CT) oder Kernspintomographie (MRT) erkannt werden.
Eine intrakranielle Blutung ist nicht immer ein Schlaganfall
Eine weitere Form von intrakraniellen Blutungen tritt zwischen den verschiedenen Schichten der Hirnhäute auf. Der Fachbegriff hierfür ist Subduralblutung.
Solche Blutungen können auch zwischen den Hirnhäuten und den Schädelknochen vorkommen und heißen dann Epiduralblutung.
Diese Blutungen sind fast immer Folge einer äußeren Gewalteinwirkung, zum Beispiel durch einen Sturz. Deshalb werden sie nicht als Schlaganfall bezeichnet.
Schlaganfall: Behandlung und Untersuchung
Hauptziel der Schlaganfall-Akuttherapie ist es, möglichst viele Nervenzellen vor dem Absterben zu bewahren.
Die wichtigste Säule der Therapie von Schlaganfällen ist die Versorgung auf einer Stroke Unit.
Die Stroke Unit ist eine auf die sofortige Akutversorgung von Schlaganfallpatienten spezialisierte Station.
Es ist erwiesen, dass durch die Betreuung auf einer solchen Station eine deutliche Verbesserung der Prognose für alle dort behandelten Patientinnen und Patienten erzielt wird. Dieser Erfolg ist auf die Organisation der Stroke Unit zurückzuführen.
Durch die spezialisierte Versorgungsstruktur der Stroke Unit werden
- Komplikationen verhindert
- die Ursachen des Schlaganfalls schnell geklärt
- erneute Schlaganfälle (Rezidive) schneller erkannt und behandelt
- Frührehabilitation und aktivierende Pflege sofort eingeleitet.
Behandlung eines Hirninfarkts
Je länger die Mangeldurchblutung besteht, desto mehr Gewebe geht unter.
Bleibt der Schlaganfall zu lange unbehandelt, gehen letztlich alle Zellen im vom verschlossenen Gefäß versorgten Gehirnareal zugrunde.
Was bedeutet das konkret für die Behandlung? Die Chance, eine betroffene Person erfolgreich zu behandeln, ist umso größer, je schneller die Blutversorgung des Gehirns normalisiert werden kann. Zeit ist Hirn! („Time is brain!”) Jede Minute zählt.
Zur Behandlung von Ischämien stehen inzwischen zwei gut etablierte Behandlungsmöglichkeiten zur Verfügung: die Thrombolyse und die Thrombektomie.
Bei der Thrombolyse (Lysetherapie) wird das Blutgerinnsel medikamentös aufgelöst.
Mittels mechanischer Thrombektomie wird das Blutgerinnsel mit einem Drahtgeflecht, dem sogenannten Stent-Retriever, aus dem Gefäß entfernt. Sie ist jedoch nur für größere Gefäße im Gehirn geeignet.1
Beide Verfahren sind nur sinnvoll, solange noch Hirngewebe gerettet werden kann. Deshalb besteht für diese Behandlungsmethoden ab Beginn der Erkrankung ein enges Zeitfenster von wenigen Stunden.

Behandlungsempfehlung der Deutschen Schlaganfallgesellschaft (DSG) nach Hirninfarkt.14 Die DSG empfiehlt bis zu 4,5 Stunden nach Auftreten eines Hirninfarkts eine Kombinationstherapie aus Thrombolyse und Thrombektomie. Im Zeitfenster von 4,5 bis 9 Stunden nach dem Hirninfarkt ist laut DSG eine alleinige Thrombektomie vertretbar. Liegt der Hirninfarkt mehr als 9 Stunden zurück, rät die DSG von einer systemischen Thrombolyse mit dem Medikament Alteplase ab.
Vor Beginn der Lysetherapie muss in jedem Fall eine Blutung mittels bildgebender Verfahren wie einer Magnetresonanztomographie oder einer Computertomographie des Schädels (CCT) ausgeschlossen werden.
Im Zeitraum zwischen Eintritt des Schlaganfalls und Behandlung sind das erste Ziel die Stabilisierung der betroffenen Person, der schnellstmögliche Transport in eine geeignete Klinik und die Aufnahme auf einer Stroke Unit.
Behandlung einer Hirnblutung
Die Behandlung einer Hirnblutung besteht in erster Linie in einer schnellen und konsequenten Blutdrucksenkung.
Der obere (systolische) Wert soll dabei innerhalb von 2 Stunden 110 bis 140 mmHg erreichen. Eine zu starke Senkung um mehr als 90 mmHg wird vermieden.15
Ziel ist es, eine Ausweitung der Blutung zu vermeiden.
Operative Eingriffe sind nur in Einzelfällen möglich und sinnvoll.
Untersuchung
Idealerweise erfolgt die erste Untersuchung nach einem Schlaganfall in einer auf den Schlaganfall spezialisierten Einrichtung, der Stroke Unit.
Folgende Untersuchungen können bei Verdacht auf einen Schlaganfall durchgeführt werden:
- neurologische Untersuchungen: Prüfung der Funktionsfähigkeit von Gehirn, Rückenmark und Nerven ohne spezielle Geräte.
- Computertomographie: bildgebende Diagnostik mit der Möglichkeit, die Blutgefäße mittels CT-Angiographie darzustellen.
- Magnetresonanztomographie: Auch eine MRT (auch Kernspintomographie genannt) kann zur Darstellung der Blutgefäße im Gehirn durchgeführt werden.
- Ultraschalldiagnostik: Mittels Dopplersonographie und Duplexsonographie kann schmerzfrei die Strömung in den Blutgefäßen untersucht werden.
- Herzuntersuchung: Die Leitlinie Akuttherapie des ischämischen Schlaganfalls empfiehlt, bei allen von einem Schlaganfall betroffenen Personen zeitnah ein Elektrokardiogramm (EKG) anzufertigen.1
- Blutuntersuchung: Laborwerte wie das Blutbild, der Blutzucker oder die Blutgerinnungswerte können Aufschluss über Stoffwechselstörungen, Blutgerinnungsstörungen oder Gefäßentzündungen geben.
Die bildgebende Diagnostik durch die CT oder MRT ist in jedem Fall zur Unterscheidung zwischen Hirnblutung und Hirninfarkt erforderlich.
Eine MRT-Untersuchung ist im Vergleich zur CT-Untersuchung zeitintensiver. Das Hirngewebe kann aber differenzierter dargestellt werden. Eine CT-Untersuchung reicht jedoch meist für die Entscheidung über das weitere Vorgehen in der Akutbehandlung des Schlaganfalls aus.1

Untersuchungen nach einem Schlaganfall. Nach einem Schlaganfall beziehungsweise bei Verdacht auf einen Schlaganfall werden mehrere Untersuchungen durchgeführt. Dazu zählen beispielsweise neurologische Untersuchungen, eine Computer- und/oder Kernspintomographie sowie Ultraschall-, Herz- und Blutuntersuchungen.
Wie geht es nach der Akutbehandlung des Schlaganfalls weiter?
Nach der Akutbehandlung des Schlaganfalls stehen die Rehabilitation und die Vermeidung eines weiteren Schlaganfalls, also die Sekundärprophylaxe, an.
Rehabilitation
Für die Heilungsaussichten nach einem Schlaganfall sind das Ausmaß und der betroffene Bereich des Gehirns entscheidend. Auch vorbestehende Beeinträchtigungen und das Alter der betroffenen Person spielen eine Rolle.
Zerstörte Teile des Gehirns können nicht “nachwachsen”. Wohl aber ist unser Gehirn in der Lage, durch Ausbildung neuer Verknüpfungen zwischen den Nervenzellen verloren gegangene Funktionen wiederzuerlangen. Diese Eigenschaft des Gehirns nennen Wissenschaftler Neuroplastizität.
Dies ist ein langwieriger Prozess, der jedoch durch gezielte Übungstherapie beschleunigt und optimiert werden kann. Idealerweise geschieht das im Rahmen einer umfassenden und ausdauernden Rehabilitation.
Fachbereiche der Schlaganfallrehabilitation
Folgende Fachbereiche unterstützen die Rehabilitation nach einem Schlaganfall:
- Logopädie: zur Diagnostik und Therapie von Schluckstörungen sowie von Beeinträchtigungen der Sprache und des Sprechens
- Physiotherapie: zur Behandlung von Lähmungen und Koordinationsstörungen
- Ergotherapie: zur Verbesserung von Feinmotorik und komplexen Störungen der Handlungsabläufe wie einer Apraxie oder eines Neglects
- Neuropsychologie: zur Erkennung von komplexen Hirnfunktionsstörungen und deren Therapie
Auch die neurologische und/oder psychologische Untersuchung und Betreuung sind wegen der häufig nach einem Schlaganfall auftretenden Depressionen und Angstzustände von großer Bedeutung.

Unterstützende Fachbereiche im Rahmen der Rehabilitation nach einem Schlaganfall. Für die erfolgreiche Rehabilitation nach einem Schlaganfall ist häufig eine Zusammenarbeit der Fachbereiche Logopädie, Physiotherapie, Ergotherapie und Neuropsychologie entscheidend. Auch die Unterstützung durch Neurologen und Psychologen ist von enormer Bedeutung.
Die Rehabilitation beginnt idealerweise schon während des Krankenhausaufenthalts. Anschließend wird sie meist in einer spezialisierten Reha-Klinik fortgesetzt.
Vielen von einem Schlaganfall betroffenen Menschen hilft der Austausch mit anderen Schlaganfallpatienten und das Gespräch bei der Krankheitsverarbeitung und Bewältigung der veränderten Lebensumstände. Dafür eignet sich zum Beispiel eine Selbsthilfegruppe oder ein Selbsthilfeforum.
Vermeidung eines erneuten Schlaganfalls durch Sekundärprävention
Die Verhinderung eines erneuten Schlaganfalls durch Sekundärprävention kann sowohl medikamentöse als auch nicht-medikamentöse Ansätze umfassen.
Voraussetzung für eine wirksame Sekundärprävention ist die Klärung der Ursache des Schlaganfalls.
So beugen Sie einem erneuten Schlaganfall vor
Das Risiko für einen wiederholten Schlaganfall ist keinesfalls vom Schicksal vorherbestimmt. Nach fünf Jahren haben über 80 Prozent der Menschen mit einer Hirndurchblutungsstörung keinen weiteren Schlaganfall erlitten.
Um einem weiteren Schlaganfall vorzubeugen:
- ist Ursachenforschung wichtig. Einige Ursachen wie ein hoher Blutdruck oder eine Fettstoffwechselstörung können nur durch eine Untersuchung festgestellt werden. Andere wiederum können durch ein offenes Gespräch mit Ihrer Ärztin oder Ihrem Arzt geklärt werden. Sprechen Sie ehrlich an, ob Sie rauchen, sich zu wenig bewegen oder sich einer ungesunden Ernährung bewusst sind. All das kann helfen, einen erneuten Schlaganfall zu verhindern.
- bedarf es Ihrer aktiven Mitarbeit. Einige Ursachen erfordern die Einnahme von Medikamenten und eine engmaschige Kontrolle von Risikofaktoren. Das medizinische Fachpersonal ermöglicht Ihnen den Zugang zu beidem. Die Medikamente regelmäßig einnehmen und zuverlässig zu Untersuchungen erscheinen können jedoch nur Sie selbst.
Nicht-medikamentöse Ansätze
Viele Risikofaktoren können ohne den Einsatz von Medikamenten oder begleitend zur medikamentösen Therapie positiv beeinflusst werden. Nicht-medikamentöse Ansätze verbessern nicht selten mehrere Risikofaktoren gleichzeitig.
Ein aktiver Lebensstil mit viel Bewegung, natürlich nur soweit nach einem Schlaganfall möglich, senkt beispielsweise häufig das Körpergewicht, den Blutdruck und den Blutzucker. Zudem kann Bewegung, vor allem in der Natur, helfen, Stress zu reduzieren.
Nicht-medikamentöse Ansätze setzen unter anderem auf folgende Lebensstil-Anpassungen:

Nicht-medikamentöse Vorbeugung eines erneuten Schlaganfalls. Verschiedene Anpassungen der Lebensweise können sich positiv auf Risikofaktoren auswirken und so einem erneuten Schlaganfall vorbeugen. Die Einschränkung des Konsums von Zigaretten, Alkohol und Salz sowie die Förderung von Bewegung, gesunder Ernährung und Entspannung sind hierfür zum Beispiel geeignete Ansatzpunkte. Darüber hinaus ist die Verbesserung der Schlafgewohnheiten hilfreich.
Medikamentöse Ansätze und operative Eingriffe
Medikamentöse Ansätze und operative Eingriffe wirken in der Regel ganz gezielt einzelnen Risikofaktoren entgegen.
Bei einer Verengung (Stenose) der Halsschlagader kann neben der Behandlung der Arteriosklerose-Risikofaktoren ein Eingriff zur Beseitigung durch Operation oder Stent in der Stenose sinnvoll sein.
Liegt ein Vorhofflimmern als Risikofaktor vor, kommen Medikamente zum Einsatz, die die Blutgerinnung hemmen.16 Die pharmazeutische Bezeichnung für diese Medikamente ist Antikoagulantien.
Gefäßentzündungen können den Einsatz von Medikamenten zur Unterdrückung von Reaktionen des Immunsystems erforderlich machen. Ein solches Immunsuppressivum ist beispielsweise Cortison.
Fettstoffwechselstörungen werden bevorzugt mit Statinen behandelt.16 Für die Wirksamkeit der Statine liegen sehr gute Daten vor.
Bluthochdruck als bedeutendster Schlaganfall-Risikofaktor erfordert neben der Förderung von mehr Bewegung und einer Ernährungsumstellung auch die Einnahme blutdrucksenkender Medikamente.16 Es stehen viele unterschiedliche Blutdrucksenker zur Verfügung, sodass eine sehr individuelle Therapie möglich ist.
Für Hirnblutungen ist nachgewiesen, dass Rauchen und Alkohol zwar wesentliche Risikofaktoren sind, das Wiederholungsrisiko jedoch überwiegend vom Blutdruck abhängt. Deswegen wird das Risiko für einen erneuten Schlaganfall in diesen Fällen meist umso geringer, je niedriger der Blutdruck eingestellt wird.
Den meisten Menschen wird nach einem Hirninfarkt die lebenslange Einnahme von Medikamenten empfohlen, die entweder die Blutgerinnung hemmen (Antikoagulantien) oder die Funktion der Blutplättchen.16 Zu den bekanntesten dieser Thrombozytenaggregationshemmer zählt die Acetylsalicylsäure, kurz ASS.1
Wichtig ist, dass die Behandlung mit Thrombozytenaggregationshemmern erst nach gesichertem Ausschluss einer Hirnblutung eingeleitet wird.16
Gut informiert einem erneuten Schlaganfall vorbeugen
Der Schlaganfall ist eine chronische Erkrankung mit lebenslangen Folgen.
Daher ist nach einem Schlaganfall zunächst vor allem eine umfassende Nachsorge entscheidend.
Um einen erneuten Schlaganfall zu verhindern, bedarf es darüber hinaus einer engmaschigen Kontrolle und Behandlung von Risikofaktoren im Rahmen der Sekundärprophylaxe.
Mit unserem Newsletter informieren wir Sie regelmäßig über neue Artikel mit aktuellen Erkenntnissen zur Vorbeugung, Behandlung und Nachsorge eines Schlaganfalls.

Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Schlaganfall: Risikofaktoren
Hinsichtlich der Risikofaktoren werden Schlaganfälle als einheitliche Krankheit betrachtet, auch wenn die Ursachen unterschiedlich sein können.
Zudem gibt es Schlaganfälle, die auch ohne das Vorliegen klassischer Risikofaktoren auftreten können. Leider wird gerade in solchen Fällen häufig ein Schlaganfall zu spät in Betracht gezogen. Wichtige Zeit für die Behandlung geht dann verloren.
Die meisten Schlaganfälle sind jedoch Folge von zumeist beeinflussbaren Risikofaktoren. Werden diese frühzeitig erkannt und behandelt, sinkt das Schlaganfall-Risiko.
Die wichtigsten beeinflussbaren Risikofaktoren (geordnet nach ihrer Bedeutung) sind:
- bekannter Bluthochdruck
- aktuelles Rauchen
- Verhältnis von Taille- zu Hüftumfang zur Beurteilung von Übergewicht
- ungesunde Ernährung
- Bewegungsmangel
- Diabetes mellitus (im Volksmund auch als Zuckerkrankheit bezeichnet)
- Fettstoffwechselstörung (erhöhtes LDL-Cholesterin)
- Alkoholgenuss
- psychosozialer Stress und Depressionen
- Herzerkrankungen, vor allem Vorhofflimmern17
Hinweis
Viele beeinflussbare Risikofaktoren erfordern zunächst keine Medikamente.
Sie sind anfänglich alleine durch eine Anpassung des Lebensstils und der Verhaltensweise beeinflussbar. Es sind zum Beispiel keine Medikamente erforderlich, um sich mehr zu bewegen oder gesund zu ernähren.
Allerdings gibt es auch bedeutsame Risikofaktoren wie den Bluthochdruck oder einen Diabetes mellitus, die mit Medikamenten behandelt werden müssen. Zumindest, wenn Anpassungen im Lebensstil nicht den gewünschten Erfolg zeigen.
Nicht behandelbare Risikofaktoren sind:
- Alter
- männliches Geschlecht
- genetische Faktoren
- vorangegangene Schlaganfälle
Die Gewichtung der Risikofaktoren ergibt sich aus
- der Anzahl von Personen, die den jeweiligen Risikofaktor haben und
- dem Einfluss, den der Risikofaktor bei Menschen auf das Schlaganfallrisiko hat, bei denen er vorliegt.
Einige bedeutsame Risikofaktoren sind nicht immer spürbar!
Risikofaktoren wie einen hohen Blutdruck oder Blutzucker spüren wir häufig nicht oder erst, wenn sie schon deutlich erhöht sind. In vielen Fällen fallen sie nur im Rahmen von Vorsorgeuntersuchungen oder bei der gezielten Suche aufgrund anderer Beschwerden auf.
Ab einem Alter von 35 Jahren haben alle gesetzlich Versicherten Anspruch auf eine allgemeine Gesundheitsuntersuchung in regelmäßigen Abständen von 3 Jahren. Nahezu alle behandelbaren Risikofaktoren werden beim Gesundheits-Check-up erfragt oder durch Untersuchungen festgestellt.18
Ausnahme: Zwar werden beim Check-Up die Blutfette bestimmt. Das Verhältnis von Apolipoprotein B zu A1 wird jedoch nur in erweiterten Untersuchungen, zum Beispiel bei Verdacht auf eine Fettstoffwechselstörung, bestimmt.
Aus diesem Grund ist es wichtig, dass Sie regelmäßig das medizinische Vorsorge-Angebot nutzen. Vorsorge kann schwerste Folgen verhindern und in einigen Fällen Leben retten!
Jeder Mensch hat ein bestimmtes Basisrisiko, an einem Schlaganfall zu erkranken. Dieses ergibt sich durch das Alter und das Geschlecht.
Welchen Einfluss darüber hinaus die Risikofaktoren auf das Schlaganfallrisiko haben, zeigen folgende Zahlen:
- Rauchen erhöht das Risiko zusätzlich zum Basisrisiko um das Doppelte.
- Zu wenig körperliche Aktivität führt zu einer etwa dreifachen Erhöhung des Schlaganfallrisikos.
- Besonders stark wirkt sich ein hoher Blutdruck aus: Er erhöht das Risiko um das Vierfache.
Einzelne Risikofaktoren alleine können also schon sehr großen Einfluss auf das Schlaganfallrisiko nehmen.
Mit mehreren Risikofaktoren ist die Wahrscheinlichkeit dafür, einen Schlaganfall zu erleiden, noch um ein Vielfaches größer. Für die Kombination aus Rauchen und Bluthochdruck ergibt sich ein zwanzigfach erhöhtes Risiko verglichen mit dem Basisrisiko.

Erhöhung des Basis-Schlaganfallrisikos durch Risikofaktoren. Jeder Mensch hat ein alters- und geschlechtsabhängiges Basisrisiko, einen Schlaganfall zu erleiden. Kommt ein hoher Blutdruck hinzu, ist das Schlaganfallrisiko 4-fach erhöht. Bewegungsmangel alleine führt zu einer knapp 3-fachen Erhöhung des Schlaganfallrisikos. Rauchen bringt zusätzlich zum Basisrisiko ein 2-fach erhöhtes Risiko mit sich. Raucher mit einem erhöhten Blutdruck müssen sogar mit einem etwa 20-fach erhöhten Risiko rechnen.
Schlaganfall: Folgen
Die Folgen eines Schlaganfalls sind sehr individuell und unterscheiden sich in ihrem Umfang und ihrer Ausprägung. Eine wichtige Rolle spielen hierbei unter anderem die Schwere des Schlaganfalls und das betroffene Hirnareal.
Durch einen Schlaganfall erleiden etwa zwei Drittel der Überlebenden bleibende Beeinträchtigungen. Von diesen benötigt Schätzungen nach jede dritte betroffene Person permanente Betreuung und Pflege. Oft eine Mammutaufgabe für pflegende Angehörige, die es neben dem normalen Alltag zu bewältigen gilt.
Die Wahrscheinlichkeit, nach einem ersten Schlaganfall einen weiteren zu erleiden, ist direkt nach dem Schlaganfall am höchsten. Sie liegt bei 7,4 Prozent im ersten Jahr.
In den ersten drei Monaten nach einem Schlaganfall ist die deutlichste Besserung der funktionellen Ausfälle zu erreichen.
Mit konsequenter Therapie sind weitere Fortschritte auch noch nach Jahren möglich.
Schlaganfall: Daten und Fakten
Häufigkeit
- Jährlich sind in Deutschland circa 270.000 Frauen und Männer von einem Schlaganfall betroffen, 70.000 davon zum wiederholten Mal.19 Circa 1,6 Millionen Menschen müssen mit seinen Folgen zurechtkommen.19,20
- Ältere Menschen sind häufiger betroffen. Neueste Untersuchungen zeigen aber, dass die Häufigkeit von Schlaganfällen auch bei jüngeren Menschen zunimmt.
- Etwa ein Viertel aller Schlaganfall-Betroffenen sind jünger als 65 Jahre und befinden sich somit im erwerbstätigen Alter.
Risiko eines erneuten Schlaganfalls
- Das Risiko, innerhalb von fünf Jahren einen erneuten Schlaganfall zu erleiden, liegt bei etwa 20 Prozent.
Überlebenschancen nach einem Schlaganfall
- In den ersten 30 Tagen nach einem Schlaganfall versterben 6,8 Prozent der Patienten.21
- Rund 40 Prozent der Überlebenden sind schwerbehindert und dauerhaft auf Pflege und Unterstützung angewiesen.22
Sowohl die Sterblichkeit als auch die Wahrscheinlichkeit, nach einem Schlaganfall eine bleibende Behinderung zu erleiden, hängt vom Schlaganfall-Typ ab:
- Nach Hirnblutungen versterben im ersten Jahr fast 60 Prozent der betroffenen Personen.
- Nach Hirninfarkten versterben im ersten Jahr weniger als 30 Prozent.
Hirninfarkt-Betroffene, die rechtzeitig behandelt werden können, haben gute Chancen, nach dem Hirninfarkt wieder ein selbstständiges Leben führen zu können.
In den vergangenen 25 Jahren wurden bei der Behandlung von Schlaganfällen große Fortschritte erzielt. Durch die Einführung der Stroke Units und die invasive Akuttherapie mittels Thrombolyse (Lysetherapie) und Thrombektomie konnten die Heilungsaussichten verbessert und die Sterblichkeit deutlich reduziert werden.
Ein Schlaganfall beeinträchtigt die Lebensqualität enorm
Trotz der stetig verbesserten Versorgungssituation zählen Schlaganfälle noch immer zu den häufigsten Ursachen für massive Beeinträchtigungen der Lebensqualität in Form von körperlichen Behinderungen sowie geistigen und seelischen Störungen.
Zusammenfassung
Der Schlaganfall (Englisch Stroke) ist eine hochakute Notfallerkrankung. Rufen Sie sofort die 112, denn Zeit ist Hirn. Jede Minute zählt.
Ein Schlaganfall kann nicht geheilt, oft aber erfolgreich behandelt werden. Dies bedingt eine lebenslange Therapie sowie eine engmaschige Kontrolle und Behandlung aller zugrundeliegenden Risikofaktoren.
Schlaganfälle sind die häufigste Ursache von körperlichen Behinderungen, geistigen und seelischen Störungen.
In etwa 80 Prozent liegt ein ischämischer Schlaganfall, also ein Hirninfarkt vor.1 Dieser wird durch einen plötzlich auftretenden Blutmangel verursacht. Damit einher geht ein Sauerstoff- und Nährstoffmangel in der betroffenen Hirnregion.
Von den Hirninfarkten ereignen sich etwa 20-25 Prozent unbemerkt im Schlaf und werden dann als Wake-Up Stroke bezeichnet.4,5,6, 7
Etwa 15 Prozent der Schlaganfälle sind hingegen Hirnblutungen, auch hämorrhagische Schlaganfälle genannt.1 Das sind Blutungen in die Gehirnsubstanz, häufig aus einem kleinen, brüchigen Hirngefäß. Auch Blutungen aus einer Aneurysma genannten Gefäßmissbildung sind möglich.
Hirninfarkte treten in aller Regel ohne Schmerzen oder Bewusstseinsstörungen auf. Hirnblutungen gehen hingegen mit starken, teilweise massiven Kopfschmerzen und häufig auch mit Bewusstlosigkeit einher.
Mit dem BEFAST-Test kann schnell eingeschätzt werden, ob ein Schlaganfall vorliegt. Treffen ein oder mehrere Anzeichen zu, sollte unverzüglich der Notruf 112 angerufen werden.
Die Akutbehandlung erfolgt idealerweise auf einer spezialisierten Station, der Stroke Unit. Dort werden alle erforderlichen Untersuchungen und Behandlungen der Akutversorgung durchgeführt.
Nach der Akutversorgung ist eine umfangreiche Rehabilitation maßgeblich für den Genesungsprozess. Auch das Verhindern eines erneuten Schlaganfalls im Rahmen der Sekundärprävention ist von enormer Bedeutung.
Viele der Risikofaktoren für einen Schlaganfall sind beeinflussbar. Sowohl durch Lebensstil-Anpassungen als auch durch die Einnahme von Medikamenten. Wichtige Voraussetzung ist die frühzeitige Erkennung, beispielsweise im Rahmen von regelmäßigen Gesundheits-Check-Ups.
Sie möchten eine schnelle Antwort? Dann fragen Sie unsere KI-Assistentin Lola.
- Was sind die Symptome und ersten Anzeichen eines Schlaganfalls?
- Schlaganfall und Herzinfarkt: Was sind Unterschiede und Gemeinsamkeiten?
- Artikelübersicht: Was sind die Ursachen eines Schlaganfalls?
- Alle Risikofaktoren für einen Schlaganfall
- Übersicht über die Folgen des Schlaganfalls
- Alle Artikel zur Rehabilitation nach einem Schlaganfall
- Nicht jeder Schlaganfall verursacht Kopfschmerzen

Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Artikel aktualisiert am: - Nächste geplante Aktualisierung am:

Autoren
Dipl.-Biol. Claudia Helbig unter Mitarbeit von Prof. Dr. med. Hans Joachim von Büdingen
Claudia Helbig ist Diplom-Human- und Molekularbiologin und hat zuvor eine Ausbildung zur Arzthelferin absolviert. Als wissenschaftliche Mitarbeiterin der Medizinischen Biochemie und Molekularbiologie hat sie Medizinstudenten in Pathobiochemie-Seminaren und Praktika betreut. Nach Ihrer Arbeit in der pharmazeutischen Forschung hat sie in einem Auftragsforschungsinstitut für klinische Studien unter anderem Visiten mit Studienteilnehmern zur Erhebung von Studiendaten durchgeführt und Texte für die Website verfasst. Mit ihrem interdisziplinären Hintergrund und ihrer Leidenschaft zu schreiben möchte sie naturwissenschaftliche Inhalte fachlich fundiert, empathisch und verständlich an Interessierte vermitteln. [mehr]
Quellen
- Patientenversion der S2e Leitlinie zur Akuttherapie des ischämischen Schlaganfalls; AWMF-Registernummer 030-046; Version 5.1 vom 27.10.2022; Gültigkeit verlängert bis 09.05.2026; (heruntergeladen am 08.09.2025); AWMF online; Das Portal der wissenschaftlichen Medizin - Autoren: Prof. Dr. Peter A. Ringleb; Prof. Dr. Martin Köhrmann; Dr. Markus Wagner - URL: https://register.awmf.org/assets/guidelines/030-046p_S2e_Akuttherapie-des-ischaemischen-Schlaganfalls_2022-11_verlaengert.pdf
- Aufbau & Funktion des Blutkreislaufs; Internisten im Netz; Berufsverband Deutscher Internistinnen und Internisten; (abgerufen am 29.08.2025) - URL: https://www.internisten-im-netz.de/fachgebiete/herz-kreislauf/aufbau-funktion-des-blutkreislaufs/herz-blutgefaesse.html
- 1,9 Millionen zerstörte Zellen pro Minute: ÄrzteZeitung; Springer Medizin Verlag GmbH; Part of the Springer Nature Group; (veröffentlicht am 05.05.2017; abgerufen am 29.08.2025) - URL: https://www.aerztezeitung.de/Medizin/19-Millionen-zerstoerte-Zellen-pro-Minute-300146.html
- Wake-up stroke: Clinical characteristics, sedentary lifestyle, and daytime sleepiness - Autoren: Deborath Lucia De Oliveira Diniz, Pedro Rodrigues Barreto, Pedro Felipe Carvalhedo De Bruin, Veralice Meireles Sales De Bruin - Publikation: Rev Assoc Med Bras (1992). 2016;62(7):628-634 - DOI: 10.1590/1806-9282.62.07.628
- Was wir über Wake-up-Strokes wissen - Autoren: Alina Königsberg, Götz Thomalla - Publikation: DNP - Die Neurologie & Psychiatrie / Ausgabe 5/2020 - DOI: 10.1007/s15202-020-2874-4
- Wake-up stroke: From pathophysiology to management - Autoren: Laure Peter-Derex, Laurent Derex - Publikation: Sleep Medicine Reviews; Volume 48, December 2019, 101212 - DOI: 10.1016/j.smrv.2019.101212
- Wake-Up: UKE-Studie eröffnet neue Behandlungsmöglichkeit für viele Schlaganfallpatienten; Universitätsklinikum Hamburg-Eppendorf (aktualisiert am 02.09.20222; abgerufen am 24.03.2025) - URL: https://www.uke.de/kliniken-institute/kliniken/neurologie/forschung/studien/neuro_forschung_wakeup.html
- Was ist ein Schlaganfall?; Flyer, Modul 1; Dr. med. C. Nolte, Klinik für Neurologie, Charité Universitätsmedizin Berlin; (erstellt 2019; heruntergeladen am 08.09.2025) - Autorin: Antje Rakow - URL: https://schlaganfallcentrum.charite.de/fileadmin/user_upload/microsites/kompetenzzentren/schlaganfallcentrum/downloads/csb_flyer_modul-1_was-ist-ein-schlaganfall.pdf
- Population based study of early risk of stroke after transient ischaemic attack or minor stroke: implications for public education and organisation of services - Autoren: A. J. Coull; J. K. Lovett; P. M. Rothwell; Oxford Vascular Study - Publikation: BMJ. 2004 Feb 7;328(7435):326. - DOI: 10.1136/bmj.37991.635266.44
- Population-based study of event-rate, incidence, case fatality, and mortality for all acute vascular events in all arterial territories (Oxford Vascular Study) - Autoren: P. M. Rothwell; A. J. Coull; L. E. Silver; J. F. Fairhead; M. F. Giles; C. E. Lovelock; J. N. E. Redgrave; L. M. Bull; S. J. V. Welch; F. C. Cuthbertson; L. E. Binney; S. A. Gutnikov; P. Anslow; A. P. Banning; D. Mant; Z. Mehta; Oxford Vascular Study - Publikation: Lancet. 2005 Nov 19;366(9499):1773-83 - DOI: 10.1016/s0140-6736(05)67702-1
- Effect of urgent treatment of transient ischaemic attack and minor stroke on early recurrent stroke (EXPRESS study): a prospective population-based sequential comparison - Autoren: Peter M. Rothwell 1; Matthew F. Giles; Arvind Chandratheva; Lars Marquardt; Olivia Geraghty; Jessica N. E. Redgrave; Caroline E. Lovelock; Lucy E. Binney; Linda M. Bull; Fiona C Cuthbertson; Sarah J. V. Welch; Shelley Bosch; Faye C. Alexander; Louise E. Silver; Sergei A. Gutnikov; Ziyah Mehta; Early use of Existing Preventive Strategies for Stroke (EXPRESS) study - Publikation: Lancet. 2007 Oct 20;370(9596):1432-42 - DOI: 10.1016/s0140-6736(07)61448-2
- Was ist eigentlich ein Donnerschlagkopfschmerz?; PTA heute; (erstellt am 29.06.2021; aktualisiert am 05.09.2023; abgerufen am 29.08.2025) - Autorin: Ulrike Weber-Fina - URL: https://www.ptaheute.de/aktuelles/2021/06/29/was-ist-eigentlich-ein-donnerschlagkopfschmerz
- Thunderclap Headache; (letzte Aktualisierung am 04.06.2025; abgerufen am 29.08.2025) - Autoren: Sandeep Sekhon; Roopa Sharma; Marco Cascella - URL: https://www.ncbi.nlm.nih.gov/books/NBK560629/
- Online-Pressekonferenz zum Weltschlaganfalltag: Medikamentöse Thrombolyse vs. mechanische Thrombektomie oder beides? Experten geben Empfehlungen zu Schlaganfall-Therapien; Pressestelle Deutsche Schlaganfall-Gesellschaft (DSG); (erstellt am 26.10.2022; abgerufen am 18.10.2024) - URL: https://www.dsg-info.de/medikamentoese-thrombolyse-vs-mechanische-thrombektomie-oder-beides-experten-geben-empfehlungen-zu-schlaganfall-therapien/
- S2k-Leitlinie Behandlung von spontanen intrazerebralen Blutungen (2021); (vollständig überarbeitet am 01.04.2021; heruntergeladen am 09.09.2025) - Autoren: T. Steiner, A. Unterberg et al. - Publikation: Deutsche Gesellschaft für Neurologie (Hrsg.); Leitlinien für Diagnostik und Therapie in der Neurologie - URL: https://register.awmf.org/assets/guidelines/030-002l_S2k_Behandlung-von-spontanen-intrazerebralen-Blutungen_2025-01_verlaengert.pdf
- S2k-Leitlinie Sekundärprophylaxe ischämischer Schlaganfall und transitorische ischämische Attacke – Teil 1: Plättchenhemmer, Vorhofflimmern, Hypercholesterinämie und Hypertonie; Version 2.0; (vollständig überarbeitet am 20.05.2022; heruntergeladen am 09.09.2025) - Autoren: G. F. Hamann; D. Sander; J. Röther; A. Grau et al.; Deutsche Schlaganfall-Gesellschaft (DSG); Deutsche Gesellschaft für Neurologie (DGN) - Publikation: Deutsche Gesellschaft für Neurologie (Hrsg.); Leitlinien für Diagnostik und Therapie in der Neurologie - URL: https://register.awmf.org/assets/guidelines/030-133l_S2k_Sekundaerprophylaxe-ischaemischer-Schlaganfall-transitorische-ischaemische-Attacke-Teil-1_2022-07.pdf
- Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): a case-control study - Autoren: Martin J. O’Donnell, Denis Xavier; Lisheng Liu; Hongye Zhang; Siu Lim Chin; Ournima Rao-Melacini; Sumathy Rangarajan; Shofiqul Islam; Prem Pais; Matthew J. McQueen; Charles Mondo; Albertino Damasceno; Patricio Lopez-Jaramillo; Graeme J. Hankey; Antonio L. Dans; Khalid Yusoff; Thomas Truelsen; Hans-Christoph Diener; Ralph L. Sacco; Danuta Ryglewicz; Anna Czlonkowska; Christian Weiman; Xingyu Wang; Salim Yusuf - Publikation: Lancet. 2010 Jul 10;376(9735):112-23 - DOI: 10.1016/S0140-6736(10)60834-3
- Gesundheits-Check-Up; Bundesministerium für Gesundheit (BMG); (Stand 17.02.2025; abgerufen am 30.08.2025) - URL: https://www.bundesgesundheitsministerium.de/checkup.html
- Schlaganfallhäufigkeit und Versorgung von Schlaganfallpatienten in Deutschland – Autoren: P. Heuschmann et al. - Publikation: Aktuelle Neurologie, 37.07 (2010), 333–40 - DOI: 10.1055/s-0030-1248611
- Stroke Alliance for Europe - URL: https://strokeeurope.eu/
- Häufigkeit und Zeitpunkt von Rezidiven nach inzidentem Schlaganfall - Eine Analyse auf Basis von GKV-Routinedaten - Autoren: Jona T. Stahmeyer, Sarah Stubenrauch, Siegfried Geyer, Karin Weissenborn, Sveja Eberhard - Publikation: Deutsches Ärzteblatt Jg. 116 Heft 42 2019 - DOI: 10.3238/arztebl.2019.0711
- Stroke - Autoren: Graeme J. Hankey - Publikation: The Lancet, 389.10069 (2017), 641–54 - DOI: 10.1016/S0140-6736(16)30962-X
- Robert Koch-Institut (Hrsg.) 2006: Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. Robert Koch-Institut, Berlin S. 84 (für 2006: Prävalenz von Schlaganfällen bei 1,6% Männer, 1,7% Frauen. Berechnung mit Bevölkerung laut Statistischem Bundesamt von 82,31 Millionen = 1,358 Mio. Betroffene).
- A metaregression analysis of the dose-response effect of aspirin on stroke. - Autoren: E. S. Johnson; S. F. Lanes; C. E. Wentworth; M. H. Satterfield; B. L. Abebe; L. W. Dicker - Publikation: Arch Intern Med 1999; 159: 1248–53 - DOI: 10.1001/archinte.159.11.1248
- Primary Prevention of Cardiovascular Disease with a Mediterranean Diet - Autoren: Ramón Estruch, M.D., Ph.D.; Emilio Ros, M.D., Ph.D.; Jordi Salas-Salvadó, M.D., Ph.D.; Maria-Isabel Covas, D.Pharm., Ph.D.; Dolores Corella, D.Pharm., Ph.D.; Fernando Arós, M.D., Ph.D.; Enrique Gómez-Gracia, M.D., Ph.D.; Valentina Ruiz-Gutiérrez, Ph.D.; Miquel Fiol, M.D., Ph.D.; José Lapetra, M.D., Ph.D.; Rosa Maria Lamuela-Raventos, D.Pharm., Ph.D.; Lluís Serra-Majem, M.D., Ph.D.; et al. - Publikation: N Engl J Med 2013; 368:1279-1290 - DOI: 10.1056/NEJMoa1200303
- Burden Of Stroke Report - URL: strokeeurope.eu
- Global, Regional, and Country-Specific Lifetime Risks of Stroke, 1990 and 2016 - Autoren: GBD 2016 Lifetime Risk of Stroke Collaborators, Feigin VL, Nguyen G, Cercy K, Johnson CO, Alam T, Parmar PG, Abajobir AA, Abate KH, Abd-Allah F, Abejie AN, Abyu GY, Ademi Z, Agarwal G, Ahmed MB, Akinyemi RO, Al-Raddadi R, Aminde LN, Amlie-Lefond C, Ansari H, Asayesh H, Asgedom SW, Atey TM, Ayele HT, Banach M, Banerjee A, Barac A, Barker-Collo SL, Bärnighausen T, Barregard L, Basu S, Bedi N, Behzadifar M, Béjot Y, Bennett DA, Bensenor IM, Berhe DF, Boneya DJ, Brainin M, Campos-Nonato IR, Caso V, Castañeda-Orjuela CA, Rivas JC, Catalá-López F, Christensen H, Criqui MH, Damasceno A, Dandona L, Dandona R, Davletov K, de Courten B, deVeber G, Dokova K, Edessa D, Endres M, Faraon EJA, Farvid MS, Fischer F, Foreman K, Forouzanfar MH, Gall SL, Gebrehiwot TT, Geleijnse JM, Gillum RF, Giroud M, Goulart AC, Gupta R, Gupta R, Hachinski V, Hamadeh RR, Hankey GJ, Hareri HA, Havmoeller R, Hay SI, Hegazy MI, Hibstu DT, James SL, Jeemon P, John D, Jonas JB, Jóźwiak J, Kalani R, Kandel A, Kasaeian A, Kengne AP, Khader YS, Khan AR, Khang YH, Khubchandani J, Kim D, Kim YJ, Kivimaki M, Kokubo Y, Kolte D, Kopec JA, Kosen S, Kravchenko M, Krishnamurthi R, Kumar GA, Lafranconi A, Lavados PM, Legesse Y, Li Y, Liang X, Lo WD, Lorkowski S, Lotufo PA, Loy CT, Mackay MT, Abd El Razek HM, Mahdavi M, Majeed A, Malekzadeh R, Malta DC, Mamun AA, Mantovani LG, Martins SCO, Mate KK, Mazidi M, Mehata S, Meier T, Melaku YA, Mendoza W, Mensah GA, Meretoja A, Mezgebe HB, Miazgowski T, Miller TR, Ibrahim NM, Mohammed S, Mokdad AH, Moosazadeh M, Moran AE, Musa KI, Negoi RI, Nguyen M, Nguyen QL, Nguyen TH, Tran TT, Nguyen TT, Anggraini Ningrum DN, Norrving B, Noubiap JJ, O’Donnell MJ, Olagunju AT, Onuma OK, Owolabi MO, Parsaeian M, Patton GC, Piradov M, Pletcher MA, Pourmalek F, Prakash V, Qorbani M, Rahman M, Rahman MA, Rai RK, Ranta A, Rawaf D, Rawaf S, Renzaho AM, Robinson SR, Sahathevan R, Sahebkar A, Salomon JA, Santalucia P, Santos IS, Sartorius B, Schutte AE, Sepanlou SG, Shafieesabet A, Shaikh MA, Shamsizadeh M, Sheth KN, Sisay M, Shin MJ, Shiue I, Silva DAS, Sobngwi E, Soljak M, Sorensen RJD, Sposato LA, Stranges S, Suliankatchi RA, Tabarés-Seisdedos R, Tanne D, Nguyen CT, Thakur JS, Thrift AG, Tirschwell DL, Topor-Madry R, Tran BX, Nguyen LT, Truelsen T, Tsilimparis N, Tyrovolas S, Ukwaja KN, Uthman OA, Varakin Y, Vasankari T, Venketasubramanian N, Vlassov VV, Wang W, Werdecker A, Wolfe CDA, Xu G, Yano Y, Yonemoto N, Yu C, Zaidi Z, El Sayed Zaki M, Zhou M, Ziaeian B, Zipkin B, Vos T, Naghavi M, Murray CJL, Roth GA. - Publikation: N Engl J Med. 2018 Dec 20;379(25):2429-2437 - DOI: 10.1056/NEJMoa1804492
- Five-Year Risk of Stroke after TIA or Minor Ischemic Stroke - Autoren: Pierre Amarenco, M.D.; Philippa C. Lavallée, M.D.; Linsay Monteiro Tavares, B.S.T.; Julien Labreuche, B.S.T.; Gregory W. Albers, M.D.; Halim Abboud, M.D.; Sabrina Anticoli, M.D.; Heinrich Audebert, M.D.; Natan M. Bornstein, M.D.; Louis R. Caplan, M.D., Manuel Correia, M.D.; Geoffrey A. Donnan, M.D.; et al.; for the TIAregistry.org Investigators - Publikation: N Engl J Med 2018; 378:2182-2190 - DOI: 10.1056/NEJMoa1802712
- Stroke incidence in young adults according to age, subtype, sex, and time trends - Autoren: Merel S. Ekker; Jamie I. Verhoeven; Ilonca Vaartjes; Koen M. van Nieuwenhuizen; Catharina J.M. Klijn; Frank-Erik de Leeuw - Publikation: Neurology May 2019, 92 (21) e2444-e2454 - DOI: 10.1212/WNL.0000000000007533
- Subarachnoidalblutung – Subarachnoid hemorrhage - Autoren: G. R. Fink; Ö. A. Onur; J. B. Kuramatsu & S. Schwab - Publikation: DGNeurologie 1, 104–108 (2018). - DOI: 110.1007/s42451-018-0021-7
- Juveniler Schlaganfall – was gibt es zu beachten? - Autoren: M. Fischer; B. Eckert & J. Röther - Publikation: Nervenarzt 89, 124–135 (2018) - DOI: 10.1007/s00115-016-0276-9
- The Projected Burden of Stroke in the German Federal State of Hesse up to the Year 2050 - Autoren: C. Foerch, B. Misselwitz, M. Sitzer, H. Steinmetz, T. Neumann-Haefelin, - Publikation: Dtsch Arztebl Int 2008; 105(26): 467-73 - DOI: 10.3238/arztebl.2008.0467
- Global Burden of Stroke - Autoren: Mira Katan, Andreas Luft - Publikation: Semin Neurol 2018; 38(02): 208-211 - DOI: 10.1055/s-0038-1649503
- Forecasting the Future of Stroke in the United States - A Policy Statement From the American Heart Association and American Stroke Association - Autoren: Bruce Ovbiagele , Larry B. Goldstein, Randall T. Higashida, Virginia J. Howard, S. Claiborne Johnston, Olga A. Khavjou, Daniel T. Lackland, Judith H. Lichtman, Stephanie Mohl, Ralph L. Sacco, Jeffrey L. Saver, and Justin G. Trogdon and on behalf of the American Heart Association Advocacy Coordinating Committee and Stroke Council - Publikation: Stroke. 2013;44:2361–2375 - DOI: 10.1161/STR.0b013e31829734f2
- Juvenile Stroke: A Practice-Oriented Overview - Autoren: F. Schöberl, P. A. Ringleb, R. Wakili, S. Poli; F. A. Wollenweber, L. Kellert - Publikation: Dtsch Arztebl Int 2017; 114: 527-34 - DOI: 10.3238/arztebl.2017.0527
- Intrazerebrale Blutung: „hot topics“ - Autoren: Maximilian I. Sprügel & Hagen B. Huttner - Publikation: Der Nervenarzt volume 90, pages987–994(2019) - DOI: 10.1007/s00115-019-0777-4
- Prevalence, Incidence, and Mortality of Stroke in China - Results from a Nationwide Population-Based Survey of 480 687 Adults - Autoren: Wenzhi Wang , Bin Jiang, Haixin Sun, Xiaojuan Ru, Dongling Sun, Linhong Wang, Limin Wang, Yong Jiang, Yichong Li, Yilong Wang, Zhenghong Chen, Shengping Wu, Yazhuo Zhang, David Wang, Yongjun Wang , and Valery L. Feigin and for the NESS-China Investigators - Publikation: Circulation. 2017;135:759–771 - DOI: 10.1161/CIRCULATIONAHA.116.025250