Schwindel ▷ Ursachen, Formen, Behandlung und Prognose

Schwindel ist ein häufiges Symptom (Foto: pathdoc | Shutterstock)
In diesem Artikel:
- Was versteht man unter Schwindel?
- Wie entsteht Schwindel?
- Dauer als Unterscheidungskriterium
- Welche Schwindelformen gibt es?
- Der Aufbau des Innenohres
- Welche Warnsignale gibt es? Wann muss ich auf jeden Fall medizinische Hilfe suchen?
- Diagnostik des Schwindels
- Therapie des Schwindels
- Schwindel nach Schlaganfall
- Prognose des Schwindels
Das Wichtigste in Kürze:
- Schwindel ist - wie Schmerz - keine Krankheitseinheit. Schwindel ist ein Symptom, also ein Krankheitszeichen bzw. der Hinweis auf eine Erkrankung.
- Schwindel hat viele verschiedene Ausdrucksformen und viele Ursachen. Er kann harmlos sein, aber auch Zeichen einer ernsthaften Erkrankung.
- Schwindel ist ein sehr häufiges Symptom. Bei etwa 30 Prozent aller Erwachsenen tritt mindestens einmal im Leben Schwindel auf.4,5 Bei ca. 4 Prozent von diesen ist die Ursache ein Schlaganfall.1
- Schwindel kann körperliche (organische), häufig aber seelische (psychische) Ursachen haben.
- Plötzlich einsetzender Schwindel kann ein Hinweis auf einen Schlaganfall oder eine transitorische ischämische Attacke (TIA) sein und ist damit ein Notfall (rufe 112).4,5
Was versteht man unter Schwindel?
Schwindel ist keine Krankheitseinheit, sondern ein Symptom, hinter dem sich viele verschiedene Erkrankungen verbergen können. Als ein Alarmzeichen des Gehirns ist Schwindel ein Hinweis auf eine Störung im Gleichgewichtssystem, die harmlos aber auch bedrohlich sein kann.
Das Schwindelgefühl entsteht durch ein gestörtes Zusammenspiel von Sinnesorganen, welche für die räumliche Orientierung und das Gleichgewicht verantwortlich sind. Die Sicherheit bzw. Stabilität des eigenen Körpers im Raum ist beeinträchtigt, es entsteht das Gefühl von Unsicherheit und Gleichgewichtsstörungen.1
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Da die Ursachen von Schwindel sehr unterschiedlich sind, kann es unter Umständen einige Zeit dauern, bis die richtige Diagnose gestellt wird. Wenn Schwindel sehr plötzlich, häufig oder lang anhaltend auftritt, sollte eine fachärztliche Abklärung der möglichen Ursache erfolgen.
Wie entsteht Schwindel?
Schwindel entsteht bei organischen Erkrankungen immer dann, wenn widersprüchliche Informationen von Sinnesorganen an die Gleichgewichtszentrale im Hirnstamm oder Kleinhirn gelangen.
Die Informationen stammen vom Gleichgewichtsorgan im Innenohr (Vestibularapparat), dem Auge oder von Fühlern (Sensoren) in Gelenken, Sehnen und Muskeln. Das Gehirn versucht daraufhin, die widersprüchlichen Informationen zur Deckung zu bringen und korrekt zu verarbeiten. Wenn dies nicht gelingt, entsteht das Gefühl von Schwindel.
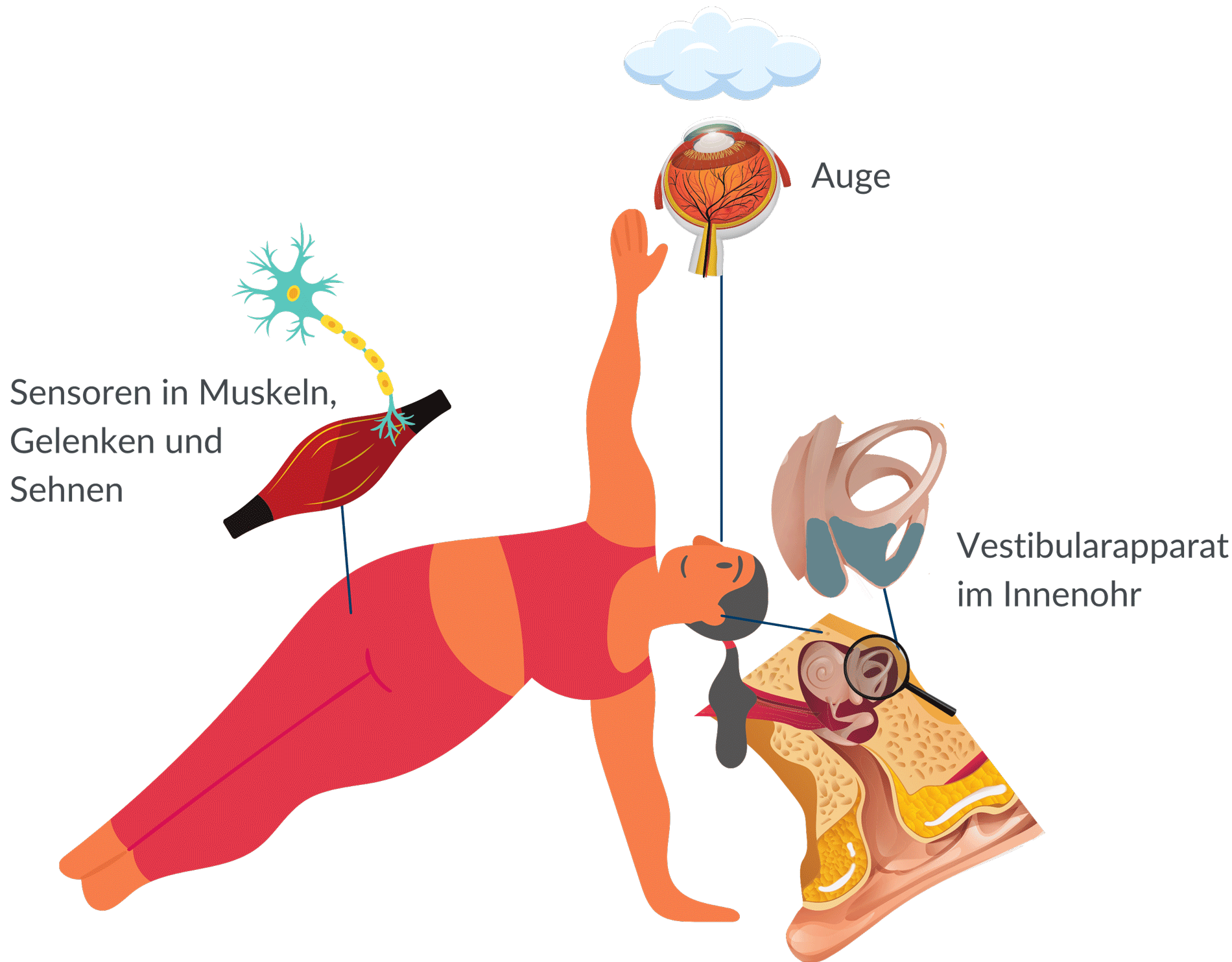
Entstehung des Schwindels
Ein Schwindelgefühl kann allerdings auch dann auftreten, wenn das Gehirn selbst durch eine Schädigung seiner Aufgabe als „Koordinator“ des Gleichgewichts nicht mehr nachkommen kann. So beispielsweise bei einem Schlaganfall im Bereich des Hirnstamms oder Kleinhirns.
Dauer als Unterscheidungskriterium
Die verschiedenen Schwindelformen unterscheiden sich in der zeitlichen Dauer der Syndrome:4
- Akute Schwindelsyndrome, die Tage bis Wochen anhalten.
- Episodische Schwindelsyndrome, die Sekunden bis Tage anhalten.
- Chronische Schwindelsyndrome, die Monate bis Jahre anhalten.
Akute Schwindelsyndrome
Ein akut auftretender Schwindel ist das häufigste Beschwerdebild in der Notfallversorgung. Bei den meisten Betroffenen wird eine gutartige Ursache festgestellt. Bei etwa 25 Prozent handelt es sich um eine bedrohliche Erkrankung wie eine transitorische ischämische Attacke (TIA) oder einen Schlaganfall durch einen Hirninfarkt oder eine Hirnblutung.4
Eine neurologische Untersuchung wird durchgeführt, um den Ort der Schädigung definieren zu können: Geht der Schwindel vom Gleichgewichtsorgan im Innenohr (peripher-vestibulär) oder den Hirnzentren (zentral-vestibulär) aus? Es wird also zwischen einem peripheren Schwindel und einem zentralen Schwindel unterschieden.4
Ein zentraler Schwindel geht von Schädigungen (Läsionen) im Gehirn aus.7 Er geht meist mit Sprech- oder Gleichgewichtsstörungen oder Doppeltsehen einher. Verantwortlich ist meistens eine Durchblutungsstörung im Bereich des Hirnstamms oder Kleinhirns.
Aus der Art (Dreh- oder Schwankschwindel), der Dauer und Intensität des Schwindels kann der genaue Ort der Hirnschädigung nicht abgeleitet werden.
Welche Schwindelformen gibt es?
Die Einteilung des Schwindels kann auf unterschiedliche Weise erfolgen.
Einteilung nach Beschreibung des Patienten:
- Schwankschwindel: Patienten haben das Gefühl, der Boden unter ihnen würde schwanken, wie auf einem Schiff.
- Drehschwindel: Der Betroffene fühlt sich wie auf einem Karussell, er selbst oder die Umwelt dreht sich im Kreis.1
- Liftschwindel: Das Gefühl, wie in einem Aufzug nach oben oder nach unten gezogen zu werden.
- Benommenheitsschwindel: Hierunter versteht man keinen eigentlichen Schwindel im neurologischen Sinne, vielmehr können Patienten dieses Gefühl nur schwer beschreiben. Sie fühlen sich „merkwürdig“, „wie betrunken“, „wie auf Watte oder Wolken gehend“, „wie in einem Nebel“ oder „blöd im Kopf“.
Dreh-, Schwank- und Liftschwindel werden auch als systematischer Schwindel bezeichnet, da es sich bei der Empfindung um eine richtungsgebende Bewegung im Raum handelt.
Benommenheitsschwindel dagegen wird auch unsystematischer Schwindel genannt.
Allerdings ist es völlig normal, wenn beispielsweise nach einer längeren Bootsfahrt das Land unter den Füßen weiter zu schwanken scheint, obwohl man wieder festen Boden unter den Füßen hat. Oder wenn sich nach einer Karussellfahrt die Umgebung noch einige Zeit weiterzudrehen scheint.
Einteilung nach anatomischen Kriterien, also nach dem Ursprungsort:
- Peripherer Schwindel durch Störungen des Gleichgewichtsorgans im Innenohr: Beispiele sind der gutartige Lagerungsschwindel, Morbus Menière, Neuritis vestibularis, vestibuläre Migräne; selten: Vestibularisparoxysmie
- Zentraler Schwindel durch Störungen im Kleinhirn und/oder Hirnstamm, verursacht durch Hirninfarkte, Hirnblutungen, entzündliche Ursachen, Tumoren7
Peripherer Schwindel ist weitaus häufiger als zentraler Schwindel. Allerdings stellt der zentrale Schwindel häufiger einen medizinischen Notfall dar.
Der “Kleinhirnschwindel” oder “zerebellärer Schwindel” ist eine große Herausforderung in der differenzialdiagnostischen Abgrenzung gegenüber peripheren Schwindelformen. Es können anhaltender Schwindel, Schwindelattacken oder beides auftreten. Diagnostisch entscheidend ist die Untersuchung der Augenbewegungen.1
Zum Verständnis: Der Aufbau des Innenohres
Das sogenannte periphere Gleichgewichtsorgan befindet sich im Innenohr. Es besteht aus drei Bogengängen sowie dem Sacculus (lat.: Säckchen) und dem Utriculus (lat.: kleiner Schlauch).
Die flüssigkeitsgefüllten Bogengänge, die in den drei verschiedenen Ebenen des Raumes senkrecht zueinander stehen, sprechen auf Drehbewegungen an. Sacculus und Utriculus, die ebenfalls senkrecht zueinander angeordnet sind, registrieren lineare Bewegungen, also Bewegungen, die horizontal (rechts – links) oder vertikal (oben – unten) geschehen.
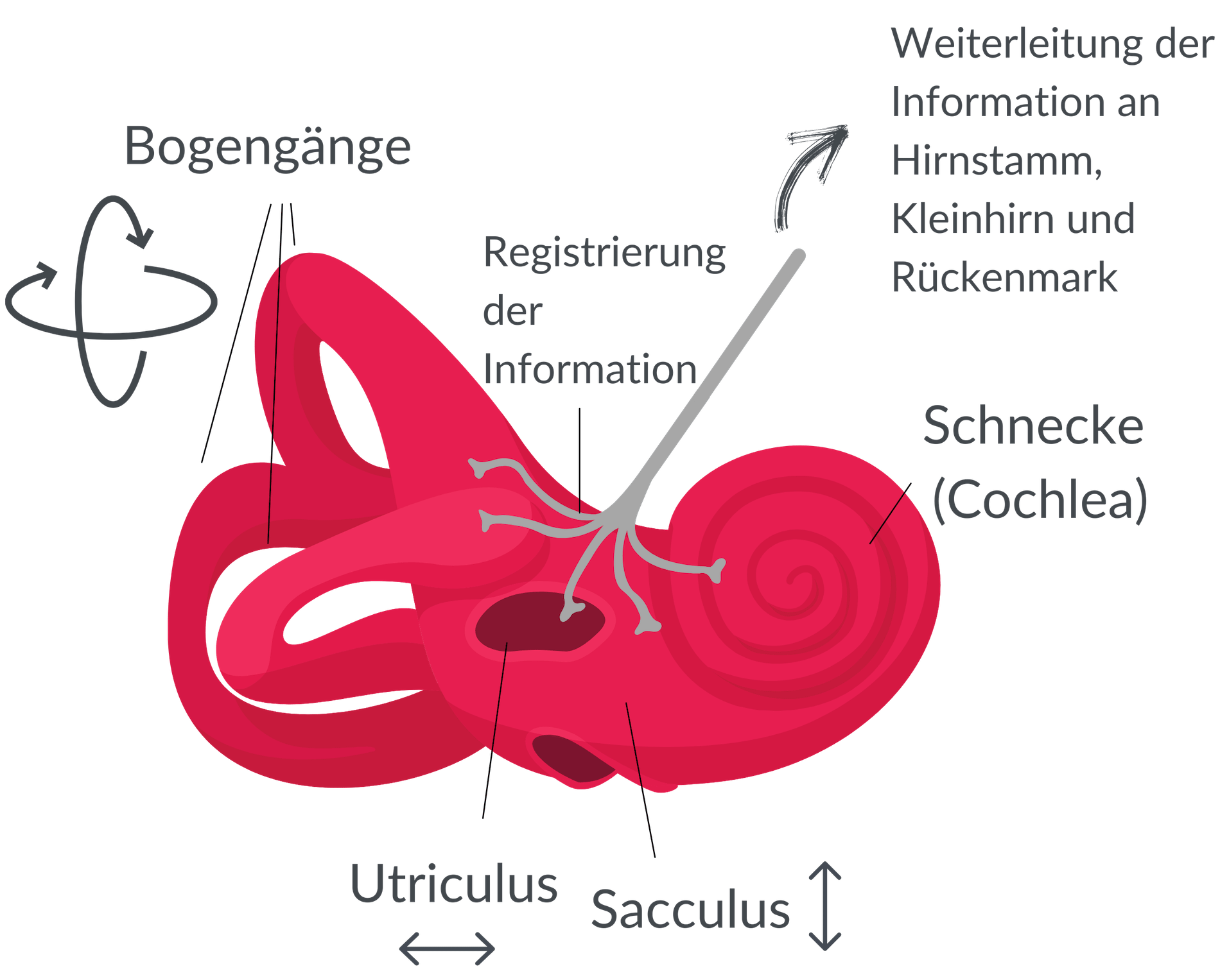
Aufbau des Innenohrs
In dem Bereich, in dem die unterschiedlichen Bestandteile räumlich in Verbindung stehen, liegen Sinneszellen, die auf ihrer Oberfläche feine Härchen tragen. Bei Bewegungen werden diese Härchen in der Flüssigkeit hin und her bewegt und übermitteln ihre Information über den Gleichgewichtsnerv in den Hirnstamm, das Kleinhirn und das Rückenmark. Der Gleichgewichtsnerv verläuft gemeinsam mit dem Hörnerven, daher kann es bei manchen Schwindelformen auch zu Hörstörungen kommen.
Häufigste akute peripher- und zentral-vestibuläre Schwindelsyndrome
Diese Schwindelformen treten meistens nur einmalig, also nicht rezidivierend auf.
Akute unilaterale Vestibulopathie (auch “Neuritis, Neuronitis oder Neuropathia vestibularis” genannt)
Charakteristisch sind:4
- ein plötzlich einsetzendes Drehschwindelgefühl, das mindestens 24 Stunden anhält
- Fallneigung, Übelkeit und Brechreiz
- Augenbewegungsstörungen (Oszillopsien und Spontannystagmus)
- keine akute Hörstörung
- keine begleitende neurologische Störung, die auf eine zentrale Ursache hinweist
Als Ursache wird eine Entzündung (Neuritis) durch ein Virus angenommen. Verdächtigt wird die Reaktivierung einer latenten Herpes-simplex-Virus (HSV)-1-Infektion.4
Therapeutisch hilft neben Physiotherapie mit Gleichgewichtsübungen das Kortikoid Methyl-Prednisolon, insbesondere wenn es in den ersten 5 Tagen verabreicht wird.4
Der Verlauf ist gutartig. Die meisten Patienten klagen spätestens nach zwölf Wochen über keine weiteren Beschwerden oder Einschränkungen.
Akuter vestibulärer Schlaganfall
Durchblutungsstörungen im Bereich der “Gleichgewichtszentren” Hirnstamm und Kleinhirn sind nicht leicht zu erkennen, vor allem, wenn sie sich als transiente ischämische Attacke (TIA) äußern.4
Da die TIA Vorbote eines Schlaganfalls sein kann, muss jeder akut auftretende Schwindel auch bei jüngeren Menschen einer eingehenden neurologischen Untersuchung unterzogen werden.
Die Diagnose eines akuten vestibulären Schlaganfalls gilt als sicher, wenn
- bei der neurologischen und augenärztlichen Untersuchung Hinweise auf Augenbewegungsstörungen gefunden werden, die auf eine zentrale Ursache hinweisen,
- neben dem Schwindel neurologische Störungen wie Sprechstörungen (Dysarthrie), Herabhängen eines Mundwinkels (zentrale Fazialisparese), Doppeltsehen, halbseitige Bewegungsunsicherheit (Ataxie), Muskelschwäche (Parese) oder Gefühlsstörungen u.a. auftreten.
- in der Kernspintomographie (MRT) ein Hirnstamm- oder Kleinhirninfarkt nachgewiesen wird.4
Therapeutisch wird im Einzelfall entschieden, ob neben der Intensivbehandlung des Schlaganfalls auf einer Stroke Unit eine intravenöse Lysetherapie eingeleitet wird.4
Der Verlauf bzw. die Prognose sind in Abhängigkeit von der Lokalisation und Größe des Hirninfarkts häufig sehr günstig hinsichtlich der Rückbildung von neurologischen Beeinträchtigungen und Beschwerden.
Episodische Schwindelsyndrome
Gutartiger Lagerungsschwindel (benigner paroxysmaler Lagerungsschwindel, BPLS)
Er ist nach dem “funktionellen Schwindel” (siehe unten) die zweithäufigste Schwindelform in einer Spezialambulanz für Schwindelsyndrome an der Neurologischen Klinik der Ludwig-Maximilian-Universität München bei 34 860 Patienten (1998 - 2019).5
Obwohl er als gutartig bezeichnet wird und auch ist, kann er für den Betroffenen beim erstmaligen Auftreten sehr bedrohlich wirken.1 Typisch ist ein heftiger Drehschwindel zum Beispiel am Morgen nach dem Aufrichten aus dem Bett, begleitet meist von Übelkeit bis zum Erbrechen.
Die Orientierung im Raum geht verloren. Beim Aufstehen macht sich eine massive Stand- und Gangunsicherheit bemerkbar und es besteht Sturzgefahr. Nach Wiederhinlegen und in stabiler Position beruhigt sich der Drehschwindel nach kurzer Zeit. Charakteristisch ist die Auslösung oder Provokation des Schwindels durch Lageänderungen des Kopfes.5
Die diagnostischen Kriterien sind:4
- Wiederholte Attacken von Drehschwindel, ausgelöst durch Lageänderung des Kopfes.
- Dauer der Attacken weniger als 1 Minute.
- vom Arzt feststellbare Augenbewegungsstörung (“Lagerungsnystagmus”) während des Drehschwindels.
- Ausschluss einer anderen Störung.
Als Ursache wird die Loslösung von feinsten Kalksteinchen (Otolithen) in einem Bogengang angenommen.4
Die wirksamste Therapie, welche baldmöglichst angewendet werden sollte, sind Lagerungsmanöver nach einem festgelegten Schema, welches ärztlich vorgegeben wird.4
Diese Manöver können auch nach Anleitung zuhause durchgeführt werden, je dreimal morgens, mittags und abends bis zur Beschwerdefreiheit hinsichtlich des Drehschwindels.4
Meistens verschwindet der Schwindel nach wenigen Tagen.4 Allerdings kommt es danach zu einem über mehrere Tage anhaltenden Schwankschwindel, bis das System wieder “im Lot” ist.4
Zu erneutem Auftreten des Lagerungsschwindels kommt es bei ca. 50 Prozent der Patienten, wenn der hintere Bogengang betroffen ist, meistens innerhalb eines Jahres.4 Bei diesen Patienten findet sich nicht selten ein Vitamin-D-Mangel oder eine Osteoporose und sollte entsprechend behandelt werden.4
Morbus Menière bzw. Menièr’sche Krankheit
Typisch ist das wiederholte (rezidivierende) Auftreten von Drehschwindel-Attacken und einer Hörstörung, meist einer einseitigen Hörminderung oder einem Tinnitus.4
Aus völligem Wohlbefinden heraus, ohne auslösendes Ereignis oder vorherige Bewegung kommt es zu heftigen Drehschwindelattacken mit schweren Gleichgewichtsstörungen, Sturzgefahr, Übelkeit und Erbrechen, Hörminderung oder Hörverlust auf einem Ohr und/oder einem Ohrgeräusch (Tinnitus).
Die Symptome halten zwischen 1 und 6 Stunden, selten bis zu 24 Stunden an. Da im weiteren Verlauf von Monaten oder Jahren immer wieder derartige Attacken auftreten können, kommt es oftmals zu einer zunehmenden Verschlechterung des Hörvermögens auf dem betroffenen Ohr.1
Ursache ist ein Flüssigkeitsüberschuss im Innenohr, wobei der Grund hierfür letztlich noch nicht abschließend geklärt ist.4,5
Die Diagnose erfolgt durch einen HNO-Arzt mithilfe von Hör- und Gleichgewichtsprüfungen. Die Durchführung einer Bildgebung des Kopfes wird empfohlen (Computer- und/oder Kernspintomographie), um nicht einen Tumor am Gleichgewichts- und Hörnerven zu übersehen.
Die Diagnose gilt als gesichert,
- bei zwei oder mehr plötzlich auftretenden Drehschwindelattacken mit einer Dauer von 20 Minuten bis 12 Stunden,
- wenn eine Hörminderung im unteren Frequenzbereich bzw. dem Tief- und Mitteltonbereich nachweisbar ist,
- wenn wechselhaft Ohrsymptome wie Tinnitus, Ohrdruck oder Hörminderung auftreten und
- wenn die Symptome durch keine andere Störung erklärt werden können.4,5
Therapeutisch kann die Verabreichung eines Kortisonpräparats in die Paukenhöle (Tympanon) des Mittelohrs oder die medikamentöse Langzeitbehandlung mit hochdosiertem Betahistin versucht werden.4
Vestibuläre Migräne
Typisch ist ein attackenförmig auftretender Drehschwindel mit Übelkeit und Erbrechen von Minuten bis zu einer Stunde, gefolgt von einem oftmals halbseitigen Kopfschmerz.4 Dazu kommen auch die migränetypischen Symptome wie Licht- und Lärmempfindlichkeit, Gereiztheit, Müdigkeit oder der Wunsch, sich in einen ruhigen, dunklen Raum zurückzuziehen.5
Vereinzelt kann der Schwindel auch während der Kopfschmerzen weiter bestehen. Unter Umständen können die Kopfschmerzen auch fehlen (30 % der Fälle), das kann dann die Unterscheidung zu anderen Schwindelformen des Innenohres erschweren. Oft ist eine Migräne als Vorerkrankung bekannt oder Familienmitglieder leiden an einer Migräne.
Die Diagnose gilt als gesichert,
- bei mindestens 5 Episoden mit Schwindel von einer Dauer von 5 Minuten bis 72 Stunden,
- wenn eine Migräne mit oder ohne Aura nach ärztlichen Kriterien gesichert ist,
- wenn mehrere Migränesymptome wie einseitige, pulsierende Kopfschmerzen, Licht- und Lärmscheu u.a. auftreten und
- wenn keine andere Erklärung zu finden ist.4
Die Therapie erfolgt nach den Richtlinien zur Migränetherapie.4,5
Chronische Schwindelsyndrome
Wenn ein Schwindelgefühl über mehrere Wochen oder Monate anhält, liegt entweder eine beiderseitige Funktionsstörung der Vestibularorgane im Innenohr, eine Fehlverarbeitung der Signale aus den Gleichgewichtsorganen im Kleinhirn oder, am häufigsten, eine sogenannte funktionelle (somatoforme, psychogene) Störung vor.4 Letztere ist häufiger in der Altersgruppe von Menschen zwischen 20 und 60 Jahren zu finden. Die übrigen betreffen das höhere Alter.4
Bilaterale Vestibulopathie
Typisch ist ein bewegungsabhängiger Schwankschwindel mit Stand- und Gangunsicherheit, der sich bei Dunkelheit oder beim Gehen auf unebenem Boden verstärkt.4 Dann besteht erhöhte Sturzgefahr.
Bei Kopfbewegungen kann ein “Wackeln” der Umwelt durch rasche, unwillkürliche Augenbewegungen (Oszillopsien) ausgelöst werden.4
Die wichtigsten diagnostischen Kriterien sind:4
- Bewegungsabhängiger Schwankschwindel mit Stand- und Gangunsicherheit.
- Oszillopsien bei raschen Kopfbewegungen oder beim Gehen.
- Verstärkung der Gangunsicherheit im Dunkeln oder auf unebenem Boden.
- Abnorme Befunde bei der Testung der Gleichgewichtsorgane.
Die Ursache kann bei ca. 75 Prozent der Patienten nicht geklärt werden.4
Die Therapie besteht hauptsächlich in krankengymnastischen Maßnahmen, als Gleichgewichtstraining und Gehschule.4
Zerebellärer Schwindel (“Kleinhirnschwindel”)
Bei unterschiedlichen, auch genetisch determinierten Erkrankungen des Kleinhirns können Gleichgewichtsstörungen und Schwindel auftreten.4
Diagnostisch sind Augenbewegungsstörungen wegweisend, welche sich typischerweise auf eine gestörte Kleinhirnfunktion zurückführen lassen.4
Auch hier ist die Physiotherapie mit Gangtraining am wichtigsten.4
Funktionelle Schwindelsyndrome
Sie sind die häufigste Schwindelform.5
Wenn keine organische Ursache des Schwindels gefunden wird, wird ein wechselhaft ausgeprägter Dauerschwank- oder Benommenheitsschwindel als funktioneller Schwindel eingeordnet.
Diagnostische Kriterien sind:5,4
- Subjektiv empfundene Stand- und Gangunsicherheit mit Sturzangst ohne organisch begründbare Störung.
- In der Intensität unterschiedlich stark empfundenes Schwank- oder Benommenheitsgefühl.
- Beschwerden an den meisten Tagen und länger als 3 Monate.4
- Verstärkung durch aufrechte Körperposition, Besserung durch sportliche Aktivitäten oder maßvollen Alkoholkonsum.4
- Vorausgegangene, organisch begründbare Funktionsstörung im Gleichgewichtssystem, schwere Erkrankungen oder schwere seelische Belastungen.4
- Oft deprimierte oder depressive Grundstimmung.4
Therapeutisch hilfreich kann neben physiotherapeutischen Maßnahmen eine Psychotherapie sein, vorzugsweise eine Verhaltenstherapie. Medikamentös werden Antidepressiva verordnet.4
Andere Ursachen für Benommenheitsschwindel
Ursachen sind:
- Blutdruckschwankungen: Sowohl zu hoher als auch zu niedriger Blutdruck oder auch rasches Schwanken der Werte.
- Herzrhythmusstörungen: Sowohl zu schneller als auch zu langsamer Herzschlag1
- Blutzuckerschwankungen: Sowohl zu hoher als auch zu niedriger Blutzucker oder rasches Schwanken der Werte.
- Medikamente: Schlaf-, Beruhigungsmittel, muskelentspannende Medikamente, starke Schmerzmittel; einige wenige Medikamente sind „giftig“ für den Gehörnerv und können diesen direkt schädigen.1
- Alter: Durch nachlassende Funktionsfähigkeit der Sinnesorgane und verminderte Fähigkeiten des Körpers, das Schwindelgefühl zu verarbeiten.1
Welche Warnsignale gibt es? Wann muss ich auf jeden Fall medizinische Hilfe suchen?
Schwindel kann, wie oben ausgeführt, sehr viele und unterschiedliche Ursachen haben. Für den Betroffenen ist es nicht leicht abzuschätzen, ob der Schwindel für ihn gefährlich ist oder ob dahinter eine ernsthafte Erkrankung steckt.
In den meisten Fällen liegt dem Schwindel keine ernsthafte Erkrankung oder gesundheitliche Störung zugrunde, auch wenn sich der Patient durch den Schwindel stark in seinem Alltag eingeschränkt fühlt. Folgende Symptome, die zusätzlich zum Schwindel auftreten, sind Warnsignale und erfordern eine rasche medizinische Abklärung:
- Akute Kopfschmerzen9
- Akute heftige Nackenschmerzen
- Gangunsicherheit ohne/mit plötzliches Stürzen9
- Neurologische Symptome: Sehstörungen (insbesondere Doppeltsehen), Schwierigkeiten beim Sprechen oder Schlucken, Lähmungserscheinungen von Armen und/oder Beinen, Hörstörungen1,9
- Verlust des Bewusstseins1
Bei Auftreten eines dieser Warnzeichen, schwerer körperlicher Beeinträchtigung durch den Schwindel (z.B. mit wiederholtem Erbrechen) oder Dauerschwindel von mehr als einer Stunde sollte auf jeden Fall medizinische Hilfe gesucht werden. Bei leichten, kurzzeitigen Schwindelattacken, die weniger als eine Minute andauern und keine weiteren Symptome verursachen, kann auch zunächst abgewartet werden, ob es zu einem erneuten Auftreten kommt.1
Diagnostik des Schwindels
Entscheidend für eine erste Einordnung einer möglichen Schwindelursache ist die sorgfältige Erhebung der Vorgeschichte (Anamnese).4
Hierbei ist es wichtig, als Patient den Schwindel möglichst genau zu beschreiben und die gezielten Fragen des Arztes präzise zu beantworten. Dabei kann eine Beschreibung des Schwindels schwierig sein. Der Arzt wird dabei fragen nach:5
- Art des Schwindels: Drehschwindel, Schwankschwindel, Benommenheit, Gangunsicherheit
- Dauer: Sekunden, Minuten, Stunden, Tage
- Zusätzliche Symptome: z.B. Übelkeit, Erbrechen, Doppelbilder, Sprechstörungen, Lähmungserscheinungen, Hörstörungen, Koordinationsstörungen
- Auslösende Faktoren: z.B. im Gehen, bei Kopfbewegungen, nach dem Aufrichten aus dem Liegen, körperliche Anstrengung, Stress, Medikamente, neu angepasste Brille
Daran schließt sich eine körperliche Untersuchung an.5 Hier wird neben einer neurologischen Untersuchung auch eine Untersuchung des Herz-/Kreislaufsystems erfolgen.1
Wenn der Hausarzt die erste Anlaufstelle bei Schwindelproblemen ist, kann dieser danach entscheiden, ob die Vorstellung des Patienten bei einem Facharzt sinnvoll ist.1
- Neurologe: bei Vorliegen neurologischer Defizite
- HNO-Arzt: bei Verdacht auf eine Innenohrproblematik
- Kardiologe: bei zugrundeliegenden Herzrhythmusstörungen oder kreislaufbedingten Störungen
- Psychotherapeut / Psychiater: bei psychogenem Schwindel
Technische Untersuchungen
Zur Abklärung der Schwindelursache können technische Untersuchungen erfolgen:
- Computertomographie (CT) oder Magnetresonanztomographie (MRT) des Gehirns: eine Bildgebung ist dann erforderlich, wenn begleitende neurologische Auffälligkeiten bestehen oder eine Zuordnung des Schwindels überhaupt nicht möglich ist. Nicht bei jedem Auftreten von Schwindel ist eine Bildgebung erforderlich.1
- EKG / Langzeit-EKG: wenn der Verdacht besteht, dass Herzrhythmusstörungen die Ursache des Schwindels sind.1
- Hörtest und apparative Funktionstestung des Gleichgewichtsorgans: diese Untersuchungen erfolgen beim HNO-Arzt und helfen bei der Einordnung von peripherem Schwindel
Therapie des Schwindels
Die Therapie hängt sehr von der Schwindelursache ab. Daher ist es sehr wichtig, bei anhaltendem Schwindel oder schwerer körperlicher Beeinträchtigung durch den Schwindel bereits zu Beginn eine gute medizinische Abklärung durchzuführen. Nur dann ist auch von einem guten Ansprechen der Therapie und einer schnellen Erholung des Patienten auszugehen.
Oft trägt auch die gute Erläuterung der Befunde zu einer Besserung des Schwindels bei, selbst wenn keine spezifische Therapie möglich ist. Alleine das Bewusstsein, dass dem Schwindel keine schwere Erkrankung zugrunde liegt, kann zu einer guten Erholung führen.8
Benigner paroxysmaler Lagerungsschwindel (BPLS)
Die Therapie besteht in der Durchführung von Körper- und Kopflagerungsübungen, mit denen die Otolithen aus den Bogengängen wieder herausbefördert werden können. Diese Übungen werden oft als sehr unangenehm empfunden, da man mehrmals am Tag gezielt die Position einnehmen muss, in der der Schwindel wieder auftritt.
Das Vermeiden der Übungen bewirkt jedoch einen längeren Krankheitsverlauf, da das gezielte Auslösen des Schwindels auch zu einem Trainingseffekt zur Schwindelverarbeitung im Gehirn führt. Der BPLS ist die häufigste Form des Innenohrschwindels.1
Morbus Menière
Die Behandlung erfolgt durch Einnahme von Betahistin1 in hohen Dosierungen, bei schweren Verläufen kann es nötig sein, Cortison oder Antibiotika durch das Trommelfell in das Mittelohr einzuspritzen.7 Spezielle Operationstechniken können einen Abfluss der Innenohrflüssigkeit befördern.
Neuritis vestibularis
Die Therapie besteht in der Gabe von Medikamenten gegen die Übelkeit und das Erbrechen sowie in der Gabe von Cortison in Tablettenform.3 Der Heilungsprozess lässt sich durch rasche Mobilisation mit gezieltem Gleichgewichtstraining verbessern.3
Vestibuläre Migräne
Sie wird wie jede andere Migräne behandelt.5,4 Bei häufigem Auftreten oder lang anhaltenden Attacken kann mit einem Neurologen eine medikamentöse Prophylaxe besprochen werden.7 Regelmäßige körperliche Bewegung sowie Stressabbau können den Verlauf einer Migräne ebenfalls positiv beeinflussen.
Psychogener Schwindel
Hier ist eine psychotherapeutische Behandlung mit Schwerpunkt in der Verhaltenstherapie angeraten.5,4
Schlaganfall
Sowohl die Akuttherapie als auch die Vorbeugung vor einem erneuten Ereignis richten sich nach der Ursache des Schlaganfalls.
Schwindel nach Schlaganfall
Schwindel nach einem Schlaganfall ist ein häufiges Symptom, das in den meisten Fällen mehrere Wochen nach dem Schlaganfall-Ereignis besteht und sich mit der Zeit bessert.
Viele Menschen klagen aber auch noch Jahre nach einem Schlaganfall über Schwindelzustände, die z.B. in Situationen mit körperlicher Aktivität oder bei starker Konzentration zunehmen.
Ob Schwindel nach einem Schlaganfall auftritt, hängt unter anderem davon ab, in welcher Hirnregion der Schlaganfall aufgetreten ist. Dabei ist es nicht von Bedeutung, ob es sich um einen Hirninfarkt oder eine Hirnblutung gehandelt hat. Insbesondere Schlaganfälle im Bereich des Kleinhirns und des Hirnstamms führen sehr oft zu Schwindel.2
In seltenen Fällen können auch Fehlregulationen des Blutdrucks mit zu starker Absenkung zu Schwindel führen. Auch eine intensive medikamentöse Blutdrucksenkung in der Akutphase eines Schlaganfalls kann Schwindel verursachen.3 Besonders dann, wenn im Vorfeld bereits lange Zeit ein nicht gut eingestellter Bluthochdruck vorhanden war, reagiert der Körper auf „normale“ Blutdruckwerte einige Zeit mit Schwindel, bis er sich den Blutdruckwerten angepasst hat.
Wichtig für die Therapie des Schwindels nach Schlaganfall ist eine konsequente Rehabilitationsbehandlung. Hierzu gehören die Schulung des Gleichgewichts sowie Übungen zum richtigen Umgang mit Schwindel und der Verarbeitung dieses Symptoms im Alltag.9
Prognose des Schwindels
Auch hier gilt: um eine zuverlässige Prognose abgeben zu können, ist es unerlässlich, die Schwindelursache zu kennen.3
Beim benignen paroxysmalen Lagerungsschwindel haben sich die Symptome nach Tagen bis Wochen wieder vollständig zurückgebildet.7 Bei 30 bis 50 Prozent der Patienten kann es innerhalb von zwei Jahren - selten auch noch wesentlich später - zu einem erneuten Auftreten kommen. Die Beschwerden bleiben nicht dauerhaft bestehen.7,3
Der Krankheitsverlauf bei Morbus Menière ist sehr unterschiedlich. Bei leichten Verlaufsformen verbleiben allenfalls leichte Höreinschränkungen.3 In schweren Fällen und nach vielen, heftigen Episoden können dauerhafte Gleichgewichtsstörungen auftreten oder eine vollständige Ertaubung entstehen. Oft kommt es über Monate zu einer Häufung von Schwindelattacken, dann zu mehreren Jahren ohne Symptome. Bei ca. 80 Prozent der Patienten verlieren sich die Schwindelattacken über den Zeitraum von mehreren Jahren.
Die Neuritis vestibularis klingt nach ein bis zwei Wochen wieder vollständig ab. Während sich der Schwindel innerhalb von Tagen bessert, können jedoch noch Wochen oder Monate danach leichte Gleichgewichtsstörungen mit Gangunsicherheit und einem Benommenheitsgefühl vor allem beim Gehen auftreten.
Der Körper ist jedoch in der Lage, den Schaden des Gleichgewichtsorgans soweit zu kompensieren, dass die Betroffenen auf längere Sicht keine Einschränkungen zurückbehalten. Ein erneutes Auftreten einer Neuritis ist mit etwa zwei Prozent sehr selten.3
Fazit
Schwindel ist ein Symptom, das den Alltag eines Betroffenen stark einschränkt, auch wenn die Ursache sehr oft „harmlos“ ist. Wichtig ist dabei jedoch, mögliche ernsthafte Ursachen für einen Schwindel nicht zu übersehen und rechtzeitig zu erkennen.
Nicht jede Schwindelform lässt sich schnell und vollständig behandeln. Insbesondere im Alter ist die Behandlung von chronischem Benommenheitsschwindel sehr schwierig oder unmöglich.
Schwindel ist eine Beschwerde, die Angst macht, die vermittelt, dass man die Kontrolle über seinen Körper verloren hat. Auch alleine die Angst vor dem erneuten Auftreten von Schwindel kann zu einer erheblichen Beeinträchtigung im Alltag und des sozialen Lebens führen.
Daher kann es nötig und sinnvoll sein, eine psychotherapeutische Mitbehandlung in Anspruch zu nehmen, um die Angst zu verlieren. Dabei kann der Körper erlernen, mit diesem Schwindel zu leben. Regelmäßige physiotherapeutische Übungsbehandlungen mit Gleichgewichtstraining unterstützen ebenfalls Ausgleichsmechanismen, die der Körper erlernen kann, um den Schwindel nicht mehr so intensiv zu erleben.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Artikel aktualisiert am: - Nächste geplante Aktualisierung am:

Autorin
unter Mitarbeit von stud. med. Sedef Kuecuekuncular
Dr. med. Christina Rückert ist Fachärztin für Neurologie und Geriatrie und arbeitete mehr als 10 Jahre als Oberärztin an der Oberschwabenklinik in Ravensburg. Ihre berufliche Tätigkeit beinhaltete auch die stellvertretende ärztliche Leitung der Zentralen Notaufnahme. Seit Juli 2021 ist sie gemeinsam mit ihrem Mann – ebenfalls Facharzt für Neurologie – in eigener Praxis in Rothenburg ob der Tauber niedergelassen. Ein Schwerpunkt ihrer ambulanten Tätigkeit ist die Nachsorge von Patienten nach einem Schlaganfall. [mehr]
Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Quellen
- Akuter Schwindel in der Hausarztpraxis. S3-Leitlinie der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin. AWMF-Register-Nr. 053-018
- Posterior Circulation Ischaemic Stroke - Autoren: Banerjee, Gargi, Sheldon P Stone, David J Werring - Publikation: BMJ, 2018, k1185 - DOI: 10.1136/bmj.k1185
- The Treatment and Natural Course of Peripheral and Central Vertigo - Autoren: Strupp, Michael, Marianne Dieterich, Thomas Brandt - Publikation: Deutsches Aerzteblatt Online, 2013 - DOI: 10.3238/arztebl.2013.0505
- Aktuelles zu den häufigen Schwindelsyndromen: Diagnostik und Therapie - Autoren: Zwergal, Andreas, Marianne Dieterich - Publikation: Fortschritte der Neurologie · Psychiatrie, 89.05 (2021), 211–20 - DOI: 10.1055/a-1432-1849
- Vestibular Disorders - Autoren: Strupp, Michael, Julia Dlugaiczyk, Birgit Bettina Ertl-Wagner, Dan Rujescu, Martin Westhofen, Marianne Dieterich - Publikation: Deutsches Aerzteblatt Online, 2020 - DOI: 10.3238/arztebl.2020.0300
- The Prevalence and Characteristics of Dizziness in an Elderly Community - Autoren: Colledge, Nicola R., Janet A. Wilson, Cecilia C. A. Macintyre, William J. Maclennan - Publikation: Age and Ageing, 23.2 (1994), 117–20 - DOI: 10.1093/ageing/23.2.117
- Diagnosis and Treatment of Vertigo and Dizziness - Autoren: Strupp, Michael, Thomas Brandt - Publikation: Deutsches Aerzteblatt Online, 2008 - DOI: 10.3238/arztebl.2008.0173
- Feasibility and Effectiveness of Providing Vestibular Rehabilitation for Dizzy Patients in the Community - Autoren: Yardley, L., J. Burgneay, G. Andersson, N. Owen, I. Nazareth, L. Luxon - Publikation: Clinical Otolaryngology and Allied Sciences, 23.5 (1998), 442–48 - DOI: 10.1046/j.1365-2273.1998.00179.x
- Schlaganfall S3-Leitlinie - AWMF-Register-Nr. 053-011 DEGAM-Leitlinie Nr. 8 - Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin e.V. - Autoren: Frederik M. Mader, Reto Schwenke - URL: https://www.awmf.org/uploads/tx_szleitlinien/053-011l_S3_Schlaganfall_2021-03.pdf