Telemedizinische Schlaganfall-Versorgung ▷ Digitalisierung
Mittels Teleneurologie ist es möglich, die Diagnostik oder Therapie neurologischer Erkrankungen ortsunabhängig anzubieten (Foto: Canva)
Das Wichtigste in Kürze:
- Telemedizin bezeichnet medizinische Leistungen, die über das Internet, das Telefon oder Apps erbracht werden.
- Die telemedizinische Schlaganfall-Versorgung ermöglicht die Verbesserung der akuten Versorgung nach einem Schlaganfall, indem Ärzte aus regionalen Kliniken mit spezialisierten Neurologen zusammenarbeiten können.
- Mittels Teleneurologie ist es möglich, die Diagnostik oder Therapie neurologischer Erkrankungen ortsunabhängig anzubieten.
- Ein Beispiel für Telemedizin sind die Videosprechstunden, durch die Betroffene leichter Zugang einen Termin bei einem Neurologen bekommen und beide Seiten von der Zeitersparnis profitieren.
- Auch Gesundheits-Apps sind Teil der Telemedizin und ermöglichen Unterstützung beim Umgang mit Schlaganfall-Folgen wie der Spastik.
Telemedizinische Schlaganfall-Versorgung
Der Schlaganfall (Apoplex) zählt weltweit zu den häufigsten neurologischen Erkrankungen und ist für eine Vielzahl an Todesfällen und disability-adjusted life years (deutsch: verlorene gesunde Lebensjahre) verantwortlich.
„Ich lege mich etwas ins Schlafzimmer, denn ich habe wieder diese Sehstörungen.“ Als Frau Sommer nach drei Stunden besorgt nach ihrem Mann schaut, findet sie den 72-Jährigen wach im Bett liegend. „Andreas, was ist denn los?“. Herr Sommer schaut sie fragend an und stammelt ein paar unverständliche Silben. Er versucht aufzustehen, aber es gelingt ihm nicht. Frau Sommer verständigt sofort den Notarzt.
In Deutschland erleiden jährlich circa 1,6 % der Erwachsenen (1,7 % der Frauen und 1,5 % der Männer) einen Schlaganfall oder leiden an chronischen Folgen eines Schlaganfalls. Bei der Personengruppe ab 75 Jahren liegt der Prozentanteil bereits bei 6,3 %.1 Die Ursache für einen Schlaganfall kann ischämisch (Minderdurchblutung, z.B. aufgrund eines Thrombus, Blutgerinnsel) oder hämorrhagisch (Hirnblutung) sein. In beiden Fällen sind eine schnellstmögliche Akut-Diagnostik und schnelle Behandlungseinleitung lebensrettend.2
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Grundlegend gilt bei der Behandlung von Schlaganfallpatienten: „Time is brain“. Um die Sterblichkeitsrate und die Langzeitfolgen, in Form von Pflegebedürftigkeit, weitestgehend zu reduzieren, sollte beim Verdacht auf einen Schlaganfall umgehend eine spezialisierte Schlaganfallstation (Stroke Unit) aufgesucht werden.
Eine schnellstmögliche Diagnostik ist für die erfolgreiche Therapie des Patienten maßgeblich entscheidend. Aktuell stellt eine intravenöse Thrombolyse die wichtigste zugelassene Akuttherapie eines Apoplex dar und muss innerhalb der ersten 4,5 Stunden nach Symptom-Erkennung eingeleitet werden. Häufig ist ein flächendeckender Ausbau der dafür notwendigen Stroke Units, beispielsweise in einem Flächenland wie Bayern, aufgrund der benötigten Spezialisten sowie der hohen Investitionskosten schwierig, hier kann die Telemedizin Hilfestellung leisten.3
Bei den telemedizinisch unterstützten Schlaganfall-Zentren besteht in der Regel eine Kooperation zwischen Zentrumskliniken und angeschlossenen, regionalen Krankenhäusern (Satellitenkliniken). Unter Verwendung modernster Videokonferenz-Systeme ist es den kooperierenden Kliniken möglich, untereinander Kontakt aufzunehmen und sich im Sinne einer optimierten Patientenversorgung fallspezifisch zu beratschlagen.
Durch die technologisch leistungsfähigen Videokonferenz-Systeme können die behandelnden Ärzte klinisches Bildmaterial (Computertomographie-Bilder des Patienten) innerhalb kürzester Zeit austauschen und mittels Videokonferenz direkt Kontakt zum Patienten oder auch dessen Angehörigen herstellen, um die individuellen Symptome abzuklären.
Durch eine solche telemedizinische Unterstützung wird es auch Kliniken in ländlichen Gebieten, die meist nicht die notwendigen spezialisierten Neurologen bzw. gut ausgebauten neurologischen Abteilungen vorhalten können, ermöglicht, die Versorgung von Schlaganfallpatienten auf höchstem Niveau sicherzustellen.
Zu diesem Zweck wird unter anderem in Bayern, aber auch in anderen Bundesländern, der gezielte Aufbau solcher telemedizinischen Schlaganfall-Netzwerke und Projektaktivitäten durch die jeweiligen Gesundheitsministerien gefördert.
Beispielhaft dürfen wir Ihnen drei Netzwerke vorstellen:
TEMPiS
Das TEMPiS-Netzwerk (Telemedizinisches Projekt zur integrierten Schlaganfallversorgung in der Region Süd-Ost-Bayern) betreut seit 2003 Schlaganfallpatienten in Raum Süd-Ost-Bayern. An die Zentrumsklinik Klinikum Harlaching und das Universitätsklinikum Regensburg sind derzeit 17 Kliniken angeschlossen. Das TEMPiS-Netzwerk zählt zu einem der größten Schlaganfallnetzwerke weltweit und betreut jährlich über 10.000 Schlaganfallpatienten. Der Patientennutzen des Projektes konnte in einer aufwendigen wissenschaftlichen Studie nachgewiesen werden. Schlaganfall-Experten aus den TEMPiS-Zentren beraten regionale Kliniken per Videokonferenz mit rascher Übertragung von radiologischen Bildern zur Beurteilung des Gesundheitszustandes des Patienten.4
STENO
Seit 2007 werden Schlaganfallpatienten in der Region Nordbayern durch das Schlaganfallnetzwerk mit Telemedizin in Nordbayern (STENO) betreut. Die Kliniken Erlangen, Bayreuth und Nürnberg fungieren als Schlaganfallzentren, die mit aktuell 18 Kliniken der Regel- und Schwerpunktversorgung in Ober-, Mittel- und Unterfranken sowie der Oberpfalz bis hin nach Thüringen vernetzt sind. Gesteuert und koordiniert wird das Schlaganfallnetz durch das Universitätsklinikum Erlangen. Im STENO-Netzwerk werden jedes Jahr mehr als 5.000 Patienten telemedizinisch behandelt und die Zahl steigt noch weiter an. Das Netzwerk konnte sich nach mittlerweile 7 Jahren so weit etablieren, dass es ein fester Bestandteil der Regelversorgung in der Region Nordbayern darstellt und von den Krankenkassen vergütet wird. Von 2008 bis Ende 2019 wurden rund 33.000 Telekonsile durchgeführt. Aktuell werden durchschnittlich 9 bis 10 Telekonsile pro Tag angefordert.5
Nevas
NEVAS steht für Neurovaskuläres Netzwerk Südwestbayern.
Es ist eine Kooperation der neurovaskulären Zentrumskliniken Klinikum der Universität München/Großhadern, Klinikum Ingolstadt und Bezirkskrankenhaus Günzburg, sowie 16 regionalen Kooperationskliniken im Versorgungsgebiet. Die Projektleitung ist an der neurologischen Klinik und Poliklinik der Ludwig-Maximilians-Universität am Campus Großhadern angesiedelt.
NEVAS beruht zum einen auf der erfolgreichen Idee der telemedizinischen Schlaganfallnetzwerke, in den Regionen ohne vorhandene neurologische Fachkompetenz telemedizinisch in der Versorgung von Schlaganfallpatienten durch Spezialisten der Zentren beraten werden. Es trägt aber auch der Weiterentwicklung der Schlaganfall-Medizin in den letzten Jahren dadurch Rechnung, dass es bereits existierende neurologische Fachabteilungen berücksichtigt und sinnvoll miteinander vernetzt.
NEVAS gewährleistet eine flächendeckende Versorgung in Südwestbayern. Das einzigartige Konzept von NEVAS sieht es vor, dem Leitgedanken „Time is Brain – Zeit ist Hirn“ entsprechend, bei jedem einzelnen Glied der Versorgungskette dazu beizutragen, dass die Schlaganfälle schnell und kompetent, auf dem höchsten Niveau, eine „State-of-the-Art“-Behandlung bekommen können.6
Teleneurologie
Teleneurologie ist der Einsatz der Telekommunikation zur Diagnostik oder Therapie neurologischer Erkrankungen. Dies erfolgt überwiegend im Bereich der Notfallversorgung, es gibt aber auch Anwendungen bei chronischen neurologischen Erkrankungen. In der Teleneurologie kann ein Neurologe neben der Analyse von CT/MRT-Bildern, wie es bei der Teleradiologie der Fall ist, zusätzlich mittels Videokonferenztechnologie den Patienten am Bildschirm untersuchen und, wenn es das Krankheitsbild erlaubt, eine Ferndiagnose durchführen.
Teleneurologie ermöglicht es dem Patienten per Videosprechstunde in neurologischen Notfällen unkompliziert eine Expertenmeinung einzuholen. Dies ist vor allem in Regionen ohne eigene neurologische Versorgungszentren (Kliniken) und bei akuten Krankheitsbildern, die keinen zeitlichen Verzug der Behandlung zulassen (z.B. Schlaganfall-Versorgung), von entscheidender Bedeutung. Da auch Patientengespräche für eine optimale Behandlung von erheblicher Bedeutung sind, ist mit dem Videokonferenz-Modell eine optimale Lösung in der Teleneurologie gefunden worden.
Das Thema Schlaganfall genießt in der Neurologie aufgrund der hohen Prävalenzrate und der schwerwiegenden Folgeschäden besondere Aufmerksamkeit. Demnach befasst sich auch die Teleneurologie intensiv mit diesem Krankheitsbild und versucht mit Erkenntnissen über den Einsatz moderner Technologie einen Teil zum medizinischen Fortschritt auf dem Gebiet der Neurologie beizutragen.
Videosprechstunde

Doccura die Online Videosprechstunde7
Der niedergelassene Hausarzt oder Neurologe kann den Patienten in einer Videosprechstunde eine individuelle Betreuung anbieten. Dem Patienten kann trotz räumlicher Distanz eine persönliche und qualitativ hochwertige Gesundheitsversorgung angeboten werden.
Sie planen eigenständig einen virtuellen Hausbesuch mit Ihren betreuenden Neurologen. Das bedeutet, Ihr Neurologe kommt per Bildschirm zu Ihnen nach Hause und Sie können bequem aus Ihrem Wohnzimmer medizinische Fragen mit Ihrem Fachexperten abklären. Sie haben keine langen Anfahrtswege, Wartezeiten in der Praxis, Sie müssen Ihre Angehörigen nicht bitten, Sie zum Neurologen zu fahren und Sie können selbstständig ohne große Hilfe mit Ihrem Neurologen oder Hausarzt in Kontakt treten. Dank der Online-Videosprechstunde wird die Betreuung durch den Hausarzt und Neurologen erweitert.
Gesundheitsapps – Die Spastik-App nach einem Schlaganfall

QR-Code der Spastik App zum Download8
Eine weitere Präventionsmaßnahme ist der Einsatz von Gesundheitsapps. Ein Beispiel ist die Spastik-App für Patienten nach einem Schlaganfall. Durch den Einsatz der Spastik-App kann die frühzeitige Erkennung von Anzeichen einer Spastik nach einem Schlaganfall verbessert und die Entwicklung von schweren Formen von Spastik-Kontrakturen vermieden werden.
Infolge eines Schlaganfalls entwickeln bis zu 40 % aller Schlaganfall-Patienten ein spastisches Syndrom. Die Spastikentwicklung erfolgt meist innerhalb der ersten sechs Monate nach dem Schlaganfall-Ereignis und zeichnet sich durch einen erhöhten Muskeltonus aus.9 Zusätzlich können auch rhythmische Muskelzuckungen, einschießende Verkrampfungen und spastische Bewegungsstörungen auftreten. Im Verlauf können daraus Muskelverkürzungen und dadurch wiederum Gelenkkontrakturen entstehen. Praktisch immer werden dadurch Bewegungsabläufe der ohnehin geschwächten Muskulatur behindert.
Häufig entstehen Schmerzen in der geschädigten Region. Beispiele für die Beeinträchtigung durch eine Spastik sind, je nach der betroffenen Region der Spastik: Schwierigkeiten bei der Körperpflege wie z.B. Reinigung in den Achselhöhlen oder zwischen den Fingern, das Gehen und das Laufen. Es können auch Schlafstörungen durch Schmerzen auftreten.
Für die Betreuungsperson ist es - aufgrund der Steifheit oder der Verspannung der Muskeln im Arm oder Bein - schwierig, der betroffenen Person eine Jacke oder Hose anzuziehen.
Um langfristige Beeinträchtigungen zu verhindern bzw. zu vermindern ist es wichtig eine beginnende Spastikentwicklung frühzeitig zu erkennen. Neben einer zügigen Einsteuerung der Patienten zur Behandlung in die korrekte Versorgungsebene - Physiotherapeuten, Hausärzte und Neurologen - soll der Patient bei der Selbststeuerung seiner Krankheit bestärkt werden.
Mit der Nutzung der Spastik-App werden Patienten somit unterstützt, im Rahmen einer regelmäßigen Selbstbeobachtung (Selbstmonitoring) auf Anzeichen einer sich entwickelnden Spastik nach einem Schlaganfall zu achten und sich frühzeitig durch Eigenbeurteilung im Rahmen eines „Patientempowerments“ in die angemessene Versorgungsebene einzusteuern.
Die Spastik-App basiert auf dem Prinzip eines algorithmisch unterlegten Fragebogens mit 10 videogestützten Fragen nach dem Ampelprinzip. Dieser soll in regelmäßigen Abständen (wöchentlich) ausgefüllt werden. Je nach dem Testergebnis wird der Patient darauf hingewiesen, seinen Hausarzt, Physiotherapeuten oder Neurologen zu kontaktieren.
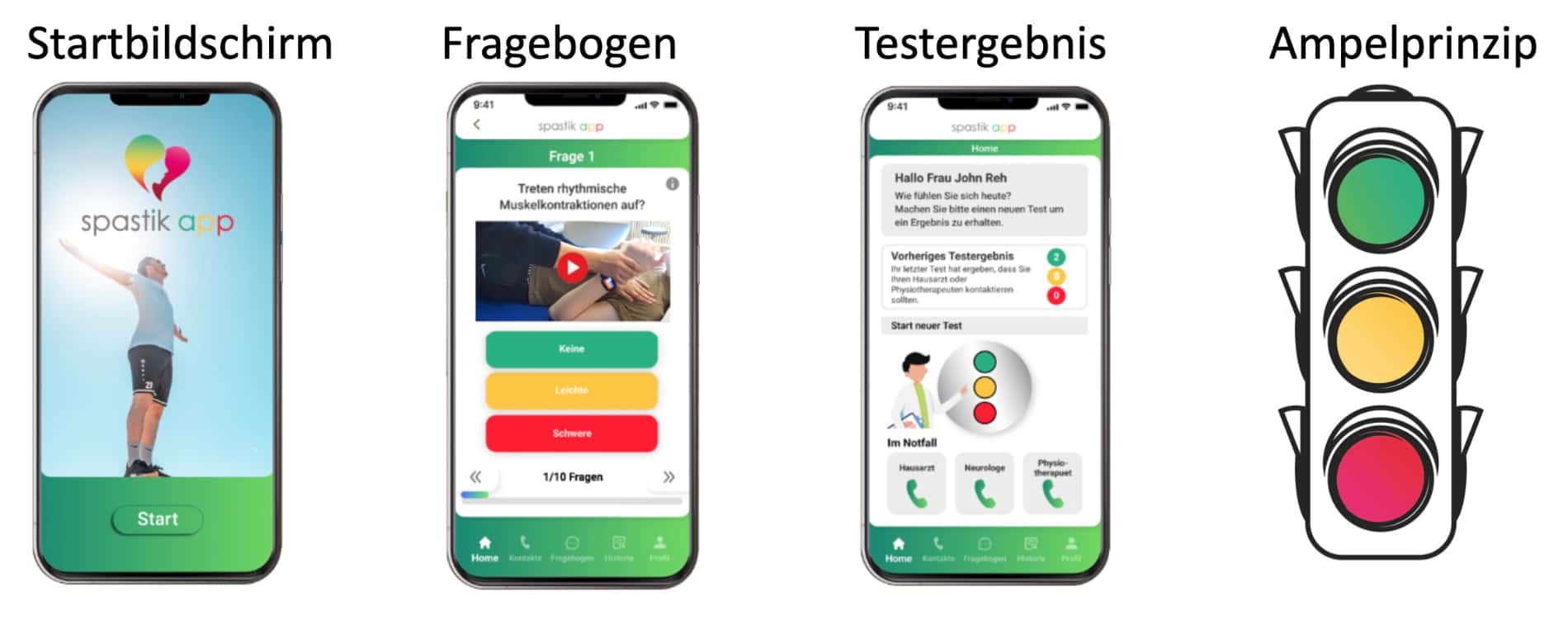
Spastik-App10
Beispiel: Frage 1 mit einem erklärenden Video
Der Fragebogen enthält 10 Fragen, die regelmäßig beantwortet werden müssen. Zu jeder Frage stehen drei Antworten zur Auswahl. Ein von Physiotherapeuten gestaltetes Video unterstützt den Patienten in der Beurteilung der Spastik-Dynamik. Je nach Testergebnis erhält der Patient Handlungsempfehlungen, zum Beispiel: „Bitte kontaktieren Sie Ihren Hausarzt oder Physiotherapeuten“ (siehe Bild: Ampelprinzip). Die Spastik-App wird dem Patienten noch in der Stroke-Unit und/oder in der Rehaklinik empfohlen. Um langfristige Beeinträchtigungen zu verhindern bzw. zu vermindern ist es wichtig, eine beginnende Spastikentwicklung frühzeitig zu erkennen und erste Behandlungsschritte einzuleiten.
Herr Andreas Sommer ist Nutzer der Spastik-App und konnte die sich entwickelnde Spastik früher erkennen als sein Freund Herr Karl Berger der keine Spastik-App benutzte.
Herr Andreas Sommer hatte eine geringere Symptom-Schwere (Schmerzen, erhöhten Muskeltonus) als er einen Arzt aufsuchte. Er verfügte über ein besseres Wissen über mögliche (Langzeit-)Folgen nach einem Schlaganfall (durch die dazugehörige Spastik-App Webseite) als sein Freund Herr Karl Berger. Herr Andreas Sommer war besonders stolz, dass er durch seine regelmäßige Selbstbeobachtung mit der Spastik-App rechtzeitig in die angemessene Versorgungsebene eingesteuert werden konnte und seine beginnende Spastik rechtzeitig durch die Lokalinjektion mit Botulinumtoxin behandelt wurde. Die Behandlung mit Botulinumtoxin A (BoNT-A) ist laut Leitlinien die Therapie der ersten Wahl.11
Fazit von Herrn Sommer: „Die Spastik-App habe ich auf Empfehlung meines Arztes kostenlos aus dem Google Playstore für mein Smartphone und im Apple Store für mein IPad heruntergeladen. Bei den Eingaben meiner personenbezogenen Daten haben mich die Informationen aus dem Entlassungsbrief der Rehaklinik unterstützt. Da mir die Spastik-App frühzeitig gezeigt hat, dass ich zu meinem Hausarzt gehen soll, wurde die Behandlung der ersten Wahl mit Botulinumtoxin bei mir frühzeitig eingeleitet. Mein Verlauf war sehr mild und ich kann voller Freude meinen Alltag wieder eigenständig gestalten. Die Spastik-App, kombiniert mit der informativen Webseite, unterstützte mich dabei, auf die Frühzeichen der Spastik zu achten und optimierte meine Versorgung und Therapie nach dem Schlaganfall.
- App ermöglicht den Notruf auch für Menschen mit Hör- oder Sprechbehinderung
- Robotik in der ambulanten Rehabilitation nach Schlaganfall
- Künstliche Intelligenz wertet Schlaganfall-CTs aus
- Was sind die Symptome eines Schlaganfalls?
- Rehabilitation nach einem Schlaganfall
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Artikel aktualisiert am: - Nächste geplante Aktualisierung am:

Autor
Prof. Dr. med. Siegfried Jedamzik ist seit über 30 Jahren Hausarzt und Vorstandsvorsitzender der Ärztenetze GO IN e.V. & MEDI Bayern e.V., Professor für Informatik in der Gesundheitswirtschaft an der Technischen Hochschule Deggendorf, Mitglied im Nationalen Expertengremium Interoperabilität des Bundesministerium für Gesundheit und Geschäftsführer der Bayerischen TelemedAllianz GmbH.

Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Quellen
- 12-Month prevalence of stroke or chronic consequences of stroke in Germany - Autoren: Busch, Markus A., Kuhnert, Ronny - Publikation: Journal of Health Monitoring - DOI: 10.17886/RKI-GBE-2017-019
- Schlaganfall - Autoren: Lichy, C., & Hacke, W. - Publikation: Der Internist, 51(8), 1003-1012
- Film „Die telemedizinische Schlaganfallversorgung in Bayern“ der Bayerischen TelemedAllianz zeigt anschaulich den Ablauf in Telemedizin-Schlaganfallnetzwerken: https://www.youtube.com/watch?v=ZFQ-3CQmcs0
- https://tempis.de/
- https://www.steno-netz.de/
- https://www.telemedallianz.de/praxis/bayerische-projekte/notfallversorgung/nevas/
- Foto: Bayerische Telemedallianz
- Foto: Bayerische Telemedallianz
- Post‐stroke spasticity: Predictors of early development and considerations for therapeutic intervention - Autoren: Wissel, J., Verrier, M., Simpson, D. M., Charles, D., Guinto, P., Papapetropoulos, S., & Sunnerhagen, K. S. - Publikation: PM&R, 7(1), 60-67 - DOI: 10.1016/j.pmrj.2014.08.946
- Bilder Bayerische Telemedallianz
- Therapie des spastischen Syndroms - Autoren: Platz T et al. - Publikation: S2k-Leitlinie, 2018, in: Deutsche Gesellschaft für Neurologie (Hrsg.), Leitlinien für Diagnostik und Therapie in der Neurologie. Online www.dgn.org/leitlinien (aufgerufen am 27.10.2022)