Schlaganfall-Nachsorge ▷ Therapie, Rehabilitation und Sekundärprävention
Schlaganfall Nachsorge
In diesem Artikel:
- Ziel der Nachsorge
- Keine einheitliche Nachsorge-Struktur
- Das Stufenmodell des Versorgungspfades
- Nach der Akutphase
- Phasen der Rehabilitation
- Wieder zu Hause
- Alltagstipps für Betroffene und Angehörige
Das Wichtigste in Kürze:
- Ein Schlaganfall stellt nach der Akutversorgung im Verlauf ein chronisches Krankheitsbild mit unterschiedlichen Schweregraden und Folgen dar.
- Die Schlaganfall-Nachsorge beschreibt alle medizinischen Maßnahmen zur weiteren Diagnostik, Therapie und Sekundärprävention nach der Akutbehandlung.
- Die Schlaganfall-Nachsorge ist eng an rehabilitative Maßnahmen geknüpft.
- In der Nachsorge werden körperliche, geistige und seelische Folgen behandelt, die durch die entstandenen Hirnschädigungen nach einem Schlaganfall entstanden sind.
- Ziel der Nachsorge ist es, verloren gegangene Funktionen wiederherzustellen und einen erneuten Schlaganfall (Rezidiv) zu verhindern (Sekundärprävention).
- In der Nachsorge kümmern sich verschiedene medizinische Fachgruppen um das Wohl des Patienten.
- In der deutschen Regelversorgung gibt es bisher keine einheitlich geregelte flächendeckende Schlaganfall-Nachsorge.
Ein Schlaganfall ereignet sich akut als Notfall und stellt im Verlauf ein Krankheitsbild mit unterschiedlichen Schweregraden und Folgen dar. In Deutschland erleiden jährlich etwa 270.000 Menschen einen Schlaganfall. Es wird geschätzt, dass etwa 70.000 davon wiederholte Schlaganfälle (Rezidive) sind.
Der Schlaganfall betrifft unser Gehirn als zentrales und kompliziertestes Organ. Unser Bewusstsein, das Denken und unsere Emotionen, die Atmung, die Sprache, die Sinneswahrnehmungen und alle Bewegungen des Körpers sind Funktionen des Gehirns. Vergleichsweise komplex ist damit auch die Aufgabe, durch einen Schlaganfall entstandene Hirnschädigungen zu behandeln.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Ziel der Nachsorge
Wie es der Name bereits sagt, geht es in der Nachsorge darum, dass sich unterschiedliche Menschen und Institutionen nach der Akutbehandlung um das Wohl eines Schlaganfallpatienten sorgen.
Die Schlaganfall-Nachsorge umfasst sowohl die weitere Diagnostik, Therapie und Sekundärprävention als auch Maßnahmen für ein selbstbestimmtes Leben im Alltag.
Abhängig von der Schwere der Schlaganfall-Folgen findet die weitere Behandlung in einer Rehabilitationsklinik, einer Pflegeeinrichtung oder bestenfalls Zuhause statt.
In der Nachsorge geht es um
- die Verbesserung und Wiederherstellung beeinträchtigter Funktionen des Gehirns (Rehabilitation)
- die Verhinderung eines erneuten Schlaganfalls (Sekundärprophylaxe)
- eine Wiedereingliederung in das Alltagsleben
- eine mögliche Wiedereingliederung ins Berufsleben
Patientinnen und Patienten weisen nach einem Schlaganfall häufig komplexe Bewegungs-, Sprach- oder Sprechstörungen auf, auch Störungen höherer Hirnleistungen, die sogenannten kognitiven Beeinträchtigungen. Durch gezieltes Training sollen verloren gegangene oder gestörte Funktionen rehabilitiert werden, also so weit wie möglich wiederhergestellt werden.
Hierzu ist eine große Zahl an unterschiedlichen medizinischen Fachgruppen und spezialisierten Einrichtungen gefordert.
Keine einheitliche Nachsorge-Struktur
In den letzten Jahren konnten große Fortschritte in der Akutversorgung und Rehabilitation erzielt werden. Allerdings gibt es in der deutschen Regelversorgung bisher keine einheitliche und flächendeckende Nachsorge-Struktur.
Das liegt insbesondere daran, dass die einzelnen medizinischen Bereiche - auch Sektoren genannt - bisher untereinander nicht vernetzt sind. Daher findet auch keine koordinierte Kommunikation zwischen den einzelnen Fachdisziplinen statt. Die Zusammenarbeit und Vernetzung reichen bisher nicht aus, um eine einheitlich gute Versorgungsqualität im chronischen Krankheitsverlauf sicherzustellen. Chronisch bedeutet ein Leben lang.
Oft sind es daher die Angehörigen oder Betroffenen selbst, die dem Verlauf eine Struktur geben und sich um eine gute Versorgung kümmern. Sie erfahren dabei von Menschen aus dem Sozialdienst Unterstützung.
Zu den wichtigsten Fachdisziplinen und Berufsgruppen in der Nachsorge gehören:
- Spezialisierte Fachärztinnen und Fachärzte für Neurologie, Psychiatrie, Kardiologie und Urologie
- Erfahrene niedergelassene Allgemeinärztinnen und -ärzte
- Therapeutische Fachbereiche der Physiotherapie, Ergotherapie und Logopädie
- Rehabilitationsärztinnen und -ärzte
- Neuropsychologinnen und -psychologen
- Pflegefachkräfte, Stroke-Nurses oder Schlaganfall-Lotsen
- Sozialarbeiterinnen und Sozialarbeiter
- Selbsthilfegruppen
Das Stufenmodell des Versorgungspfades
Die Notfallbehandlung wird in Deutschland überwiegend auf Intensiv-Überwachungsstationen durchgeführt, den sogenannten Stroke Units. Diese sind in der Regel dem Fachgebiet der Neurologie zugeordnet.
Bei der nur wenige Tage dauernden Behandlung auf einer Stroke Unit ist es meist nicht möglich, alle erforderlichen Schritte zur Weiterbehandlung oder Nachsorge der Betroffenen einzuleiten. Vor allem dann, wenn die Entlassung nach Hause und nicht in eine Rehabilitationseinrichtung erfolgt. Der Haus- oder Facharzt entscheidet dann über die weiteren therapeutischen Schritte.
Über die Hälfte der Patientinnen und Patienten wird nach der Akutversorgung im Krankenhaus nach Hause entlassen. Ein Viertel der Patienten schließt direkt danach eine medizinische stationäre Rehabilitation an. Knapp ein Viertel der Patienten wird entweder in eine Pflegeeinrichtung entlassen oder in einer anderen Abteilung im Krankenhaus weiterbehandelt.1
In dieser Abbildung sind die möglichen Stufen der Versorgung, beginnend mit den Symptomen dargestellt. Es handelt sich hierbei um ein Modell. Das heißt, dass ein Patient oder eine Patientin nicht zwangsläufig auf jeder Stufe versorgt wird.
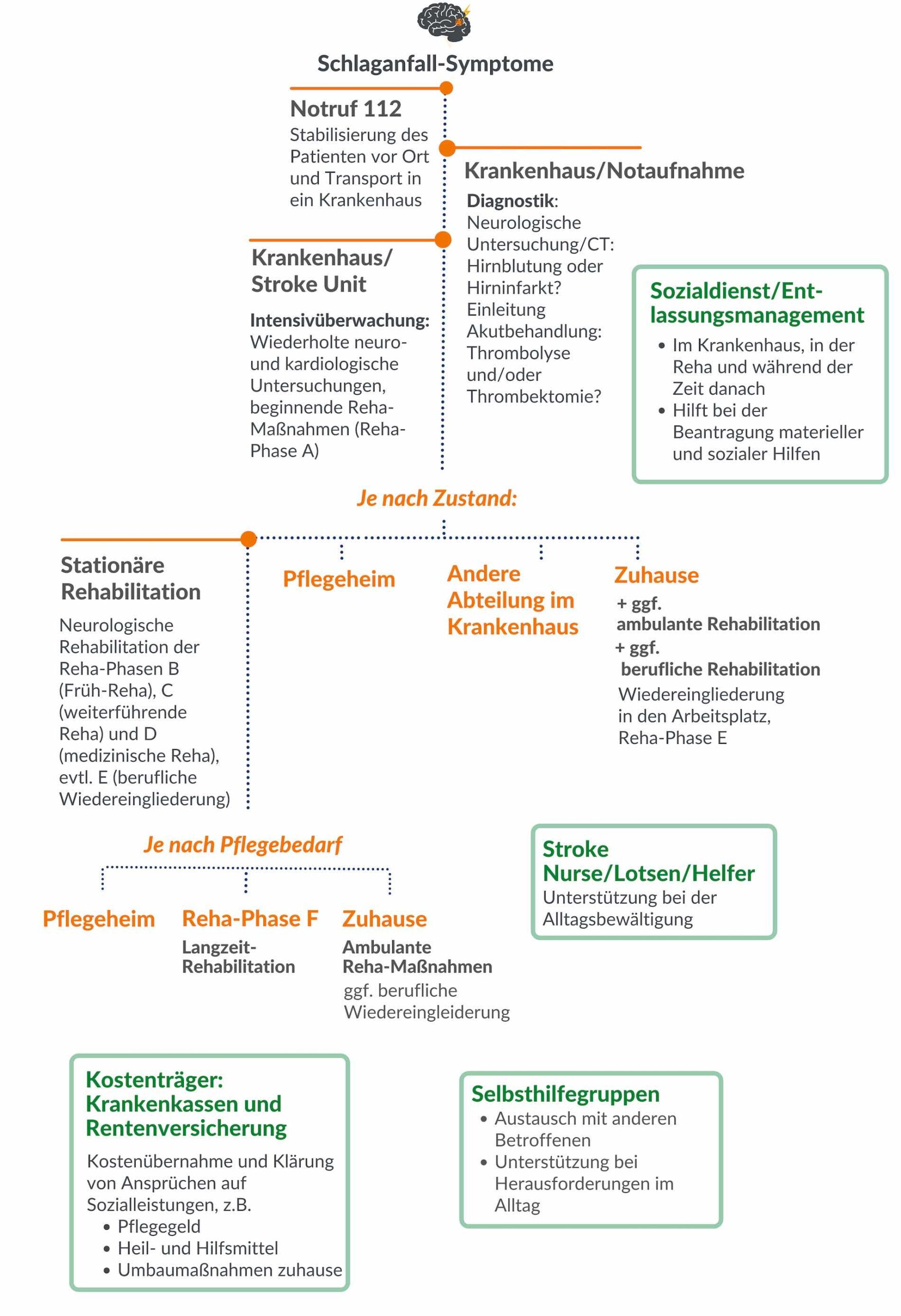
Der Versorgungspfad
Nach der Akutphase
Nach der Akutversorgung gibt es keinen einheitlichen Behandlungspfad und damit keine einheitliche Nachsorge. Die Schlaganfall-Nachsorge hängt von der Schwere der Hirnschädigung und den daraus resultierenden Folgen ab. Die weitere Therapie hängt also davon ab, wie es der Patientin oder dem Patienten nach der Akutphase im Krankenhaus oder auf einer Stroke Unit geht. Genauer gesagt, welche Folgen sie oder er in welchem Ausmaß davongetragen hat.
Wichtig zu wissen
Die Nachsorge ist in der Weise der Behandlung und der zeitlichen Abfolge individuell auf die Patientin oder den Patienten abgestimmt. Entsprechend komplex verläuft die Nachsorge, bei der verschiedene Fachdisziplinen und Berufsgruppen eingebunden sind.Das bedeutet beispielsweise, dass nicht jeder Patient eine logopädische Therapie erhält. Er oder sie benötigt sie nur, wenn es in Folge des Schlaganfalls zu einer Sprachstörung gekommen ist. Dann erhält er oder sie bereits in der Phase der Rehabilitation eine logopädische Therapie. Genauso gut kann es sein, dass mit der Logopädie erst begonnen wird, wenn der Patient oder die Patientin wieder zu Hause ist.
Unterstützungsangebote im Krankenhaus
Patienten und ihre Angehörigen können im Krankenhaus Unterstützung von dem Sozialdienst erhalten. Der Sozialdienst / das Entlassungsmanagement unterstützt Betroffene und Angehörige dabei, die Entlassung zu planen und die weitere Versorgung zu organisieren. Die Ansprechpersonen beraten in sozialen Fragen, unterstützen bei der Einleitung von Rehabilitationsmaßnahmen und vermitteln Hilfen, die sich an die Entlassung aus dem Krankenhaus anschließen. Eine solche Hilfe kann beispielsweise eine Stroke-Nurse oder ein Schlaganfall-Lotse für die Betreuung von Patienten zu Hause sein.
Die Weiterbehandlung in einer Reha-Klinik
In Deutschland werden etwa 25 - 30 Prozent der Schlaganfall-Patientinnen und Patienten nach der Akutversorgung wegen körperlicher, seelischer oder geistiger Folgeschäden mehrere Wochen lang in einer stationären Frührehabilitation oder in einer neurologischen Rehabilitationseinrichtung (Reha) weiterbehandelt.2 Bei älteren Menschen mit verschiedenen Vorerkrankungen kommt auch eine geriatrische Rehabilitation infrage. Je nach Zustand des Patienten kann die Reha stationär, teilstationär oder ambulant erfolgen.
Aus Kapazitätsgründen kann es zu einer zeitlichen Verzögerung zwischen der Entlassung aus dem Krankenhaus und dem Antritt der Rehabilitationsmaßnahme kommen. Eine herausfordernde Überbrückungszeit für Patienten und Angehörige, in der Halt, Orientierung und die Perspektive fehlen, wie es genau weitergeht. In dieser Zeit ist es ratsam, von einem Neurologen oder einer Neurologin behandelt zu werden, der oder die sich auf die Schlaganfall-Erkrankung spezialisiert hat. Derzeit wird eine fachärztliche Weiterbetreuung bei nur ca. 20 Prozent der Patienten durchgeführt.
Um die durch den Schlaganfall verloren gegangenen Funktionen wieder herzustellen, sind während der Rehabilitation folgende Fachbereiche von besonderer Bedeutung:
- Logopädie zur Diagnostik und Therapie von Schluckstörungen und Beeinträchtigungen der Sprache (Aphasie) und des Sprechens (Dysphasie)
- Physiotherapie zur Behandlung von Lähmungen und Koordinationsstörungen
- Ergotherapie zur Verbesserung von Feinmotorik und komplexen Störungen der Handlungsabläufe (Neglect, Apraxie)
- Neuropsychologie zur Erkennung von komplexen Hirnfunktionsstörungen und deren Therapie.
Diese Maßnahmen können allesamt bei einer stationären Reha angewendet werden oder ambulant durchgeführt werden. Es haben sich deutschlandweit viele dieser Therapierichtungen auf die Behandlung von Schlaganfallpatienten spezialisiert.
Phasen der Rehabilitation
Je früher das Training beginnt, desto besser wirkt sich dies auf die Entwicklung der Symptome und Einschränkungen aus.3 In Deutschland wurde das Phasenmodell der Bundesarbeitsgemeinschaft für Rehabilitation für die gestufte Versorgung nach Schlaganfall eingeführt. 4,5
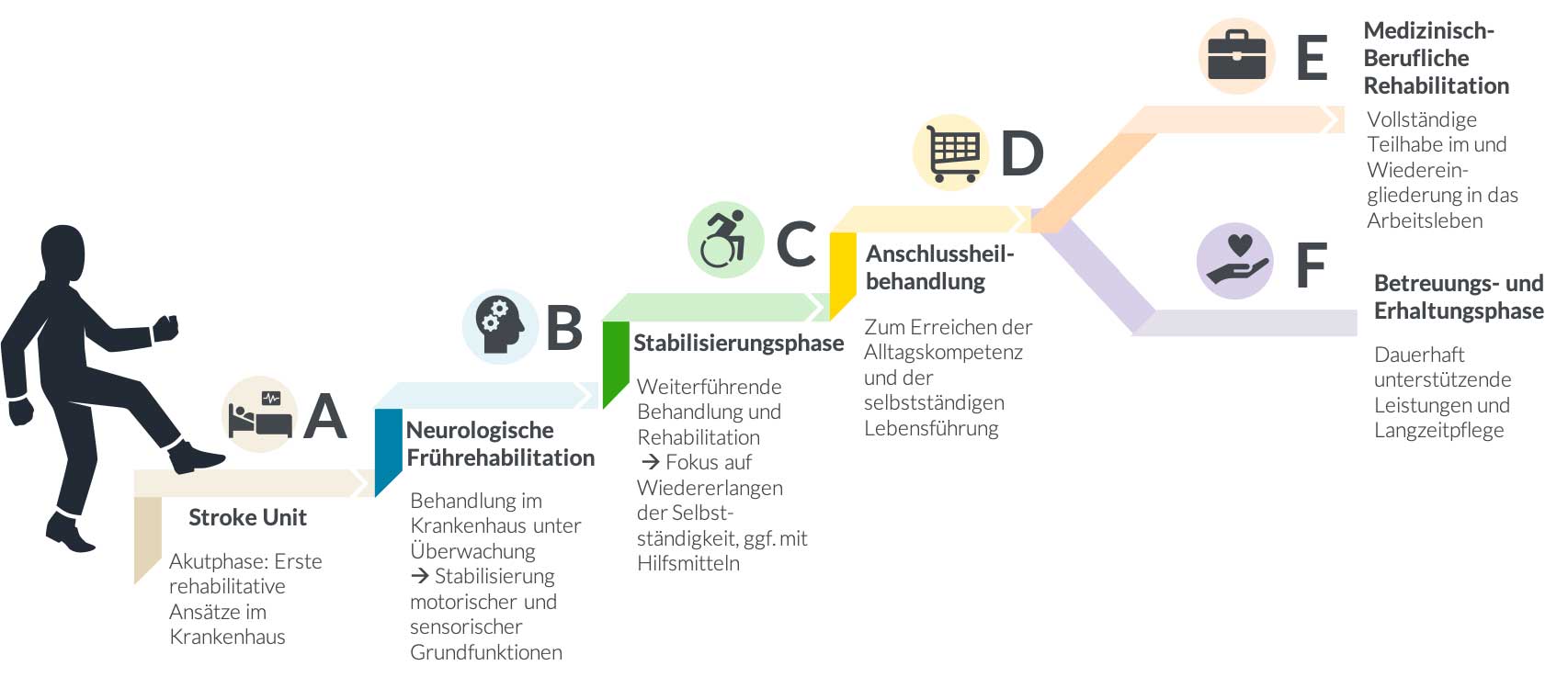
Abb.: Phasenmodell der neurologischen Rehabilitation
Das Stufenmodell zeigt sechs mögliche Phasen. Sie verlaufen in einer zeitlichen Reihenfolge. Das Ziel in jeder Phase ist es, dass es der Patientin oder dem Patienten schrittweise besser geht. Es handelt sich hierbei ebenfalls um ein Modell. Das heißt, dass ein Schlaganfallpatient nicht zwangsläufig alle sechs Phasen durchlaufen muss.
Wieder zu Hause
Zurück im häuslichen Umfeld gilt es, in Zusammenarbeit mit dem behandelnden Hausarzt und dem Neurologen
- Möglichkeiten zur Verhinderung eines erneuten Schlaganfalls zu besprechen und erforderliche Kontrolluntersuchungen durchzuführen
- Therapien wie beispielsweise eine Physio- oder Logopädie fortzuführen (Heilmittel)
- Unterstützungsangebote durch die Pflegekasse anzufordern
- Möglichkeiten für eine Rückkehr ins Berufsleben zu besprechen
Die Vorbeugung eines weiteren Schlaganfalls (Sekundärprophylaxe)
Etwa 8 von 10 Menschen, die einen Schlaganfall erlitten haben, haben in den darauffolgenden fünf Jahren keinen erneuten Schlaganfall, auch Rezidiv genannt.6 Das hängt sicherlich mit einer guten Nachsorge vonseiten des Arztes und des Patienten zusammen.
Risikofaktoren in den Griff bekommen
In den meisten Fällen ist durch ärztliche Untersuchungen bekannt, welche Risikofaktoren den Schlaganfall verursacht haben. Nach einem Schlaganfall geht es also darum, genau diese Risikofaktoren in den Griff zu bekommen. Insofern ist es sehr wichtig, dass Betroffene oder deren Angehörige den Arztbericht erhalten und ihn verstehen oder erklärt bekommen.
Dafür ist es sehr wichtig, Risikofaktoren regelmäßig zu kontrollieren und entsprechend zu behandeln. Für die Kontrolluntersuchungen ist der Hausarzt oder ein Neurologe zuständig. Wenn die Ursache des Schlaganfalls auf eine Erkrankung des Herzens zurückzuführen ist, sollte zudem ein Kardiologe hinzugezogen werden. Wie oft Kontrolluntersuchungen stattfinden sollen, ist individuell verschieden und hängt zum Beispiel von der Art und Schwere der Risikofaktoren ab. Die Häufigkeit der Kontrolluntersuchungen sollte daher mit dem behandelnden Arzt abgesprochen und bestimmt werden.
Therapietreu sein
In der Nachsorge trifft der behandelnde Arzt mit dem Patienten im gegenseitigen Einvernehmen Vereinbarungen zur weiteren Therapie. Dazu zählen zum Beispiel die Einhaltung eines gesundheitsfördernden Lebensstils und die Einnahme von verordneten Medikamenten. Die Einhaltung dieser Vereinbarungen durch den Patienten wird Therapietreue oder Adhärenz genannt.
Denn Patienten können durch ein gutes Verständnis ihrer Situation, der Therapietreue und einer Veränderung des Lebensstils starken Einfluss auf die Wahrscheinlichkeit nehmen, mit der sie einen erneuten Schlaganfall erleiden. So kann eine optimale Therapie das Risiko eines erneuten Schlaganfalls um 80 Prozent senken.6
Heilmittel
Schlaganfall-Patientinnen und Patienten haben auch nach der Entlassung aus der Reha-Klinik Ansprüche auf Heilmittel und Pflegeleistungen, und zwar mehr, als sie selbst, ihre Angehörigen und behandelnden Ärzte oftmals wissen. Heilmittel sind therapeutische Maßnahmen, um die Heilung einer Erkrankung zu bewirken. Zu den gängigen Therapien nach einem Schlaganfall zählen Physiotherapie, Ergotherapie und Logopädie.
Digitale Nachsorge: Ein Praxisbeispiel
Für eine erfolgreiche Schlaganfall-Reha sind zwei Dinge wesentlich: ein individuell abgestimmter Übungsplan und eine hohe Intensität mit mehreren Stunden Therapie pro Woche. Das gilt in der Rehaklinik genauso wie zu Hause. Damit man beide Ziele auch selbstständig außerhalb der Klinik erreichen kann, gibt es mit myReha mittlerweile sogar eine Reha-App, die speziell auf Schlaganfallpatienten ausgerichtet ist.
Sie ist für Tablets verfügbar und bietet die Möglichkeit wissenschaftlich fundiert in den Bereichen Sprache und Kognition zu üben. Dadurch eignet sich die App für Patienten mit Sprachstörungen wie Aphasie und Problemen mit Gedächtnis, Aufmerksamkeit, Konzentration, Wahrnehmung oder ähnlichem. Die Übungsinhalte wurden dabei von erfahrenen Neurologen, Logopäden, Ergotherapeuten und Neuropsychologen gemeinsam entwickelt.
Zu Grunde liegt der Medizin-App ein intelligentes System, das sich mit Fortdauer der Therapie immer mehr an den Betroffenen anpasst und den persönlichen Übungsplan auf dessen Bedürfnisse einstellt. Zudem gibt es eine moderne Sprachanalyse, die es ermöglicht gezieltes Feedback für die Sprachtherapie bereit zu stellen.
Genutzt werden kann die Therapie-App selbständig für Übungen zu Hause sowie gemeinsam mit Therapeuten in der Therapiestunde.
Der besondere Versorgungsbedarf
Der Gemeinsame Bundesausschuss legt fest, welche Krankheiten unter den “besonderen Versorgungsbedarf” fallen. Bei einem Schlaganfall hat der besondere Versorgungsbedarf die Laufzeit von zunächst einem Jahr. Dies bedeutet, dass der Patient bis zu einem Jahr nach dem Schlaganfall - unabhängig von der Schwere seiner Beeinträchtigung - intensiv mit Physio-, Ergo- und Sprachtherapie versorgt werden kann.
Nach diesem Jahr muss der Arzt die verschriebenen Heilmittel grundsätzlich wieder über sein eigenes Budget abrechnen. Es gibt aber auch hier Ausnahmen. Beispielsweise, wenn eine Hemiparese oder eine Hemiplegie, also eine unvollständige oder vollständige Muskel-Lähmung einer Körperseite vorliegt. Auch die vaskuläre Demenz, Gangstörungen und Schwindel können ab dem 70. Lebensjahr unabhängig vom Budget der verordnenden Ärzte therapiert werden.
Sollte aus Sicht des Arztes nach Ablauf dieses Jahres weiterhin ein besonderer Versorgungsbedarf beim Patienten vorliegen, kann bei der entsprechenden Krankenkasse eine Sondergenehmigung beantragt werden.
Psychotherapie nach einem Schlaganfall
Eine Erkrankung wie der Schlaganfall bedeutet einen schweren Einschnitt in das eigene Leben, den man ohne begleitende Hilfe kaum bewältigen kann. Viele Betroffene leiden wegen der Folgen des Schlaganfalls an Depressionen und fühlen sich alleingelassen. Eine Gesprächstherapie bei einem Psychiater oder Psychologen kann das psychische Empfinden sehr positiv beeinflussen.
Krankenkassen übernehmen die Kosten für eine Psychotherapie, sobald es sich um eine psychische Störung mit Krankheitswert handelt. Von einer krankheitswertigen psychischen Störung spricht man, wenn Menschen durch ihre seelischen Probleme im alltäglichen und sozialen Leben sehr stark eingeschränkt sind und der Leidensdruck groß ist. Die psychische Störung muss ärztlich festgestellt und die Behandlung verordnet werden. Darunter fallen zum Beispiel Depressionen oder Angststörungen.
Zurück ins Berufsleben
Nicht zu vernachlässigen sind bei vielen Patienten die Erfordernisse der Arbeitswelt. Dafür ist unter Umständen auch der Integrationsfachdienst mit ins Boot zu holen. Der Integrationsfachdienst ist dafür da, Menschen mit körperlichen und geistigen Einschränkungen Möglichkeiten aufzuzeigen, wie sie weiterhin ihrer eigentlichen oder einer neuen Tätigkeit nachgehen können. Und er vermittelt zwischen Betroffenen und deren Arbeitgebern.
Das Teilhabestärkungsgesetz
Seit dem 1. Januar 2022 gilt das Teilhabestärkungsgesetz. Damit werden Integrationsfachdienste zu einheitlichen Ansprechstellen für Arbeitgeber.
Pflegegrad und Pflegeleistungen
In den ersten drei Monaten nach einem Schlaganfall sind rund 36 Prozent aller Betroffenen auf eine pflegerische Versorgung angewiesen.7
Oftmals kümmern sich die Angehörigen um die Beantragung eines Pflegegrades und den daraus resultierenden Ansprüchen auf Pflegeleistungen. Der Pflegegrad wird bei der Pflegekasse der beeinträchtigten Person beantragt. Bei gesetzlich Versicherten ist die Pflegekasse bei der Krankenkasse angesiedelt, sie können also einfach die Krankenkasse kontaktieren. Privatversicherte wenden sich an ihre private Pflegeversicherung. Eine wichtige Voraussetzung für die Antragstellung ist, dass die Person, die den Pflegegrad erhalten soll, in den letzten 10 Jahren mindestens zwei Jahre in die Pflegeversicherung eingezahlt hat.
Die Ansprüche auf Pflegeleistungen sind im Sozialgesetzbuch (SGB) XI verankert. So beispielsweise
- die Verhinderungspflege (§ 39 SGB XI). Bei Verhinderung einer ehrenamtlichen Pflegeperson, z.B. durch Krankheit oder Urlaub, kann eine Verhinderungspflege bei der Pflegekasse bzw. Krankenkasse beantragt werden.
- Pflegehilfsmittel (§ 40 SGB XI). Jeder Pflegebedürftige mit einem Pflegegrad hat Anspruch auf Pflegehilfsmittel. Dies können Verbrauchsmittel wie z.B. Windeln oder technische Mittel wie z.B. ein Rollstuhl sein. Sie können direkt bei der Pflegekasse beantragt werden. Im Gegensatz hierzu müssen Hilfsmittel vom behandelnden Arzt verordnet werden, z.B. Hörhilfen, ein Absauggerät, Bandagen oder Einlagen.
- Pflegesachleistungen für häusliche Pflege (§ 36 SGB XI)
- Pflegegeld für häusliche Pflege (§ 37 SGB XI)
Welche Mittel Hilfsmittel und welche Pflegemittel sind, hat der Spitzenverband der gesetzlichen Krankenkassen (GKV) im Hilfsmittelverzeichnis festgehalten. Auf jeden Fall ist eine hausärztliche oder fachärztliche, zudem sozialmedizinische Beratung sehr sinnvoll, um alle Möglichkeiten einer individuell angepassten Hilfe auszuschöpfen. Hierzu geben auch die zuständige Krankenkasse und Pflegekasse Auskunft.
Pflege durch Angehörige
Eine Pflegebedürftigkeit entwickelt sich bei vielen Menschen nach und nach, beispielsweise aufgrund des fortschreitenden Alters oder einer fortschreitenden körperlichen Erkrankung. Bei Schlaganfall-Patientinnen und Patienten tritt eine Pflegebedürftigkeit “schlagartig”, also von jetzt auf gleich ein, ohne dass Betroffene und ihre Angehörigen darauf vorbereitet waren.
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Kein Schlaganfall ist wie ein anderer. Er trifft immer einen einzigartigen Menschen. Art, Dauer und Umfang einer Pflegebedürftigkeit hängen davon ab, an welchen Folgen Schlaganfall-Patienten leiden und wie schwerwiegend diese sind.
Unabhängig davon sind viele Angehörige indirekt von der Erkrankung betroffen. Die abrupte Veränderung im Leben, der teilweise Verlust von eigener Freiheit verbunden mit der Unsicherheit, wie es weitergehen wird, drängen eigene Bedürfnisse in den Hintergrund. Viele Angehörige übernehmen pflegerische Aufgaben und bringen sich zum Wohle des Patienten aktiv in die Behandlung und Therapie ein.
Doch ohne Vorwissen über die Erkrankung fühlen sich Angehörige schnell überfordert und haben Sorge, ihrer Rolle als pflegende Angehörige oder pflegender Angehöriger gerecht zu werden. Selbst wenn sie von geschulten Pflegefachkräften in einer Pflegeeinrichtung oder Zuhause unterstützt werden.
Alltagstipps für Betroffene und Angehörige
- Fragen Sie im Krankenhaus einen behandelnden Arzt nach der Möglichkeit einer Unterstützung durch eine Stroke-Nurse oder einen Schlaganfall-Lotsen.
- Sprechen Sie die Krankenkasse frühzeitig darauf an, welche Kosten in welchem Umfang übernommen und welche Leistungen gewährt werden. Dafür gibt es bei den Krankenkassen separate Abteilungen. Hier werden Sie kompetent beraten. Je genauer Sie die medizinische Gesamtsituation schildern können, desto zielgerichteter kann Ihnen Auskunft erteilt werden.
- Vereinbaren Sie möglichst früh einen Termin mit dem Hausarzt. Besprechen Sie mit ihr oder ihm die Verschreibung von Heilmitteln.
- Bleiben Sie in dauerhafter Behandlung bei Ihrem Hausarzt oder Neurologen und sprechen Sie auch bewusst Ihre Ängste und Sorgen an.
- Nehmen Sie Ihre verordneten Medikamente ein. Je nach Schlaganfall-Ursache müssen Sie Blutdruckmedikamente, Blutverdünner, Fettsenker und auch weitere Medikamente einnehmen.
- Nutzen Sie alle Möglichkeiten der Rehabilitation, also Physio- und Ergotherapie, Logopädie, Heil- und Hilfsmittel und weitere Hilfen.
- In zahlreichen Selbsthilfegruppen deutschlandweit können sich Betroffene untereinander austauschen. Wichtig ist dabei, Angehörige einzubeziehen und offen über die eigenen Gedanken, Ängste und Selbstzweifel zu sprechen. Deutschlandweit gibt es viele Selbsthilfegruppen. Sie alle leisten einen wichtigen Beitrag, um das Leben von Betroffenen zu erleichtern. Hier gelangen Sie zu der Liste von Schlaganfall-Selbsthilfegruppen in ganz Deutschland.
- Ein Schlaganfall verändert das Gehirn und daher ist es ganz normal, dass sich damit auch die Psyche verändert. Niemand sollte sich also scheuen, professionelle Hilfe in Anspruch zu nehmen.
Sie möchten eine schnelle Antwort? Dann fragen Sie unsere KI-Assistentin Lola.
- Was ist ein Schlaganfall?
- Die Symptome des Schlaganfalls
- Erfahrungsberichte von Schlaganfall-Betroffenen
Die Zeit nach der Klinik ist für Angehörige oft die größte Herausforderung. Unser Online-Kurs führt Sie in 13 kompakten Modulen durch die Zeit danach. Der Kurs ist ein kostenfreies Angebot gesetzlicher Krankenkassen nach § 45 SGB XI.
Artikel aktualisiert am: - Nächste geplante Aktualisierung am:

Autoren
unter Mitarbeit von Dr. med. Jürgen Kunz
Prof. Dr. med. Hans Joachim von Büdingen ist niedergelassener Facharzt für Neurologie und Psychiatrie am Neurozentrum Ravensburg. Als Chefarzt leitete er die Abteilung für Neurologie und Klinische Neurophysiologie am Krankenhaus St. Elisabeth in Ravensburg. Zu den Schwerpunkten seiner Arbeit gehört die Diagnostik und Behandlung von Schlaganfällen. [mehr]
Bestellen Sie jetzt unseren Newsletter! Wir schicken Ihnen regelmäßig und kostenlos aktuelle Informationen rund zum Schlaganfall: Grundlagen-Informationen, Ratgeber, konkret umsetzbare Tipps und aktuelle Studien.
Quellen
- AQUA – Institut für angewandte Qualitätsförderung und Forschung im Gesundheitswesen GmbH, Versorgungsqualität bei Schlaganfall – Konzeptskizze für ein Qualitätssicherungsverfahren, 2015
- Schlaganfallhäufigkeit und Versorgung von Schlaganfallpatienten in Deutschland – Deutsche Schlaganfall-Gesellschaft – URL: https://www.thieme-connect.com/products/ejournals/abstract/10.1055/s-0030-1248611
- Indicators for Return to Work after Stroke and the Importance of Work for Subjective Well-Being and Life Satisfaction – Autoren: Vestling, Monika, Bertil Tufvesson, and Susanne Iwarsson – Publikation: Journal of Rehabilitation Medicine, 35.3 (2003), 127–31 – DOI: 10.1080/16501970310010475
- Medizinische Rehabilitation – BAR e.V., 2019 – URL: https://www.bar-frankfurt.de/themen/gesundheit/medizinische-rehabilitation.html
- Rehabilitation nach Schlaganfall – Publikation: Deutsches Ärzteblatt, 2011 – URL: https://www.aerzteblatt.de/archiv/104395/Rehabilitation-nach-Schlaganfall
- Häufigkeit und Zeitpunkt von Rezidiven nach inzidentem Schlaganfall - Autoren: Stahmeyer, Jona T, Sarah Stubenrauch, Siegfried Geyer, Karin Weissenborn, Sveja Eberhard - Publikation: Deutsches Ärzteblatt, 2019, 7
- Robert-Koch-Institut, Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. (Deutschland: Gemeinsam getragen von RKI und Destatis., 2015), pp. 1–129 - DOI: 10.17886/rkipubl-2015-003-2